一般的な適応症
白血病を治療するための選択肢は、疾患の種類、その病期、患者の一般的な健康状態、および診断時の年齢によって異なります。

慢性骨髄性白血病は、フィラデルフィア染色体を持つ白血病細胞に対して活性のある特定の薬剤(メシル酸イマチニブ)が導入された最初の癌でした。この効果的なチロシンキナーゼ阻害剤は、腫瘍クローンが遺伝子変異後のその薬理作用に対する耐性の形態をどのように発達させることができるかが長年にわたって理解されていたとしても、新しい治療戦略の先駆者でした。現在、研究では、メシル酸イマチニブがその有効性を失った場合に介入できる代替のチロシンキナーゼ阻害剤を実験しています。生物学的療法(例:インターフェロン)は、体の自然な免疫成分を利用して、変化した細胞や不要な細胞を認識して破壊します。最後に、放射線療法では、白血病細胞に損傷を与え、その増殖を停止させるために、高エネルギー光線を使用することができます。
幹細胞と骨髄移植
再発の場合、または標準治療で予後が良好でない場合は、自家幹細胞移植や同種幹細胞移植など、より積極的な代替治療法を検討することができます。
前提:幹細胞の供給源は、骨髄、末梢血、臍帯で表されます。私たちは移植を区別することができます:
- 自家幹細胞:患者は自分自身に幹細胞を提供します。
- 患者の骨髄;
- 末梢血(動員)。
- 同種異系:幹細胞はドナーからのものです。
- ドナー骨髄;
- 末梢血(動員):
- 臍帯(臍帯血)。
幹細胞移植は、変化した骨髄を、ドナーまたは患者自身から得られた、レシピエントの造血および免疫系を回復させることができる豊富な健康な細胞で置き換えることを目的とした手順です。
幹細胞移植の前に、患者は腫瘍の残留物を減らし、病気の骨髄を破壊するために高用量の化学療法または放射線療法を受けます(骨髄破壊療法)。その後、髄質形成不全の状態にある造血器官は、以下によって再構築されなければならない:
- 幹細胞移植:細胞は患者の末梢血から採取されるか(高用量細胞増殖抑制療法による動員によって)、または適合性のあるドナーから収集され、その後、輸血によって白血病患者に再注入されます。幹細胞懸濁液は骨髄の再構築に役立ちます。
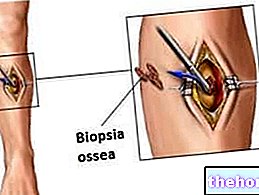
- 骨髄移植:細胞は、細針吸引によって造血器官から直接採取されます。
移植の2つの異なる形態を区別することができます:
- 自家移植:患者は、大量化学療法の前に、凍結保存されている幹細胞または骨髄サンプルを採取されます。
- 同種移植:対象は、適切な部分的または完全に組織適合性のドナーから幹細胞または骨髄を受け取ります(例:HLAが同一の兄弟、ハプロタイプ一致の家族、または非家族のHLAが同一のドナー)。
同種移植の場合、移植された幹細胞、ドナーのTおよびNKリンパ球は、残存する白血病クローン(「移植片対白血病」と呼ばれる免疫介在性抗腫瘍効果)に対して反応し、免疫学的再構成を可能にします。また、この理由から、自家移植とは異なり、同種移植は、特に患者が化学療法抵抗性を登録する前に治療が行われる場合、潜在的に治癒的であるように思われます。
骨髄移植
骨髄移植の理論的根拠:「コンディショニングレジメン」として知られる初期準備段階では、細胞増殖抑制性抗腫瘍療法が最大用量を超えて投与されます。この介入は、腫瘍性残留物を減らし、長期または不可逆的な形成不全(骨髄不全)を誘発することを目的としています。次の段階では、幹細胞の注入(輸血)により骨髄機能の回復が可能になります。
コンディショニング(移植の準備段階)には、次の2つの目的があります。
- 残りの病理学的細胞を可能な限り減らす(病理学を根絶する)
- 同種骨髄移植では、レシピエントの骨髄腔内にドナー幹細胞の生着を「準備」し、拒絶反応を回避するために深刻な免疫抑制を誘発します。
コンディショニング終了後24〜48時間で、実際の移植フェーズに進みます。以前に収集され凍結保存された健康な細胞は、静脈内に注入されます(または自家移植の場合は「再注入」されます)。特定の分子によって媒介される認識メカニズムのおかげで、注入された細胞は自分で骨髄への道を見つけることができます。その後の「造血生着」段階では、幹細胞は髄質微小環境に定着し、造血の回復を開始することができ、白血球、血小板、およびヘモグロビンの数は15〜30日後に上昇します。
造血幹細胞の動員
末梢血を循環する造血前駆細胞は、白血球アフェレーシス(末梢血から造血幹細胞を収集する手順)によって収集し、凍結保存した後、移植して、前の段階のコンディショニングを受けている腫瘍患者の造血系を再構成することができます(前移植では、患者は潜在的に治癒的(しかし骨髄破壊的)な化学療法または放射線療法で治療されます。
骨髄移植に対する手順の利点:
- 全身麻酔を避けてください。
- 骨盤への以前の放射線療法の場合でも幹細胞を収集します。
- 注入後のより速い生着;
- コンディショニング後の血球減少症に関連する感染性および出血性毒性の減少。
したがって、「造血幹細胞移植の目標」は治癒と同等です。この条件の達成は、次の主な目的の達成に依存します。
- 全能性幹細胞コンパートメントの完全な消失:移植前の段階(コンディショニング段階)で患者を根絶細胞増殖抑制療法(化学療法または放射線療法)にかけることによって得られます。
- 再注入された幹細胞の造血生着のためには、移植に対する反応を克服することが不可欠であり、 免疫担当細胞:
-の 忍耐強い、拒絶反応の原因(体が移植された細胞を拒絶する深刻な合併症);
-の ドナー、移植片対宿主病(GVHD)の原因であり、再注入された細胞は移植された生物を拒絶します。
幹細胞または骨髄移植は、「一般的な状態が良好で、手間がかかり、入院期間が長いため、特に若い患者に考慮される治療オプションです。しかし、今日、条件が許せば、幹細胞の移植は可能です。また、高齢の被験者でも実施し、手順を白血病の特定の臨床例に適合させます(たとえば、骨髄切除を達成するために低用量の化学療法を使用します)。
「白血病-幹細胞移植と骨髄移植」に関する他の記事
- 白血病:治療と治療
- 白血病
- 白血病-原因、症状、疫学
- 白血病:診断
- さまざまな種類の白血病の治療法
- 白血病治療の副作用

.jpg)