一般性
視神経炎は「視神経の炎症です。視神経の部分的または完全な喪失を伴う可能性があるこの状態は、通常、感染症、自己免疫疾患、または視神経の損傷(圧迫、腫瘍または虚血による)によって引き起こされます。視神経炎は通常、視神経の3つの兆候、つまり視力の低下、眼の痛み、色の知覚の変化を特徴としています。

原因
視神経は、網膜神経節細胞(眼球の下部にある)から後頭葉(視覚画像の電気刺激の処理に関与する脳の領域)にある視覚野に視覚情報を送信します。視神経が炎症を起こし、その機能が損なわれます。特に、視神経炎は、視神経を覆って保護するミエリン鞘の腫れと変性により視力低下を引き起こします。通常の状態では、この鞘は視神経を絶縁し、視神経を保護します。それらを通過して分散する電気インパルス。ミエリンの損傷は、網膜から脳への電気信号の正常な伝達を変化させます。
視神経炎は、免疫系が誤ってミエリン鞘を攻撃し、ミエリン鞘の部分的または完全な破壊をもたらす場合に発生する可能性があります。直接的な軸索損傷はまた、視神経の損傷に寄与し、電気インパルスを伝導するその能力を損なう可能性があります。しかし、視神経炎の最も一般的な原因は多発性硬化症(MS)であり、免疫系が脳と脊髄の神経線維を覆うミエリン鞘を攻撃し、炎症と関連する神経細胞の損傷を引き起こします。視神経炎は、多発性硬化症に関連する最も一般的な視覚障害であり、多くの場合、この脱髄性疾患の人に最初に現れる症状です。視神経炎はMSの発症の強力な予測因子です。実際、視神経炎の患者のほぼ半数は、脳の白質の病変を持っており、磁気共鳴によって検出可能であり、多発性硬化症の臨床像と一致しています。
視神経の炎症を引き起こす可能性のある他の自己免疫疾患は次のとおりです。
- 視神経脊髄炎(またはデビック症候群は、視神経と脊髄に影響を及ぼしますが、多発性硬化症のような脳損傷を引き起こしません);
- 全身性エリテマトーデス;
- ベーチェット病;
- サルコイドーシス。
視神経の炎症を引き起こす可能性のある感染症は次のとおりです。
- ライム病;
- 梅毒;
- 髄膜炎;
- ウイルス性脳炎;
- 水疱瘡;
- 風疹;
- 麻疹;
- おたふく風邪;
- 帯状疱疹;
- 結核。
視神経炎の他の原因には以下が含まれます:
- 栄養不足(例:ビタミンB12);
- 薬物または毒素(アミオダロン、イソニアジドなど)による毒性。
- 頭部放射線療法;
- 薬物誘発性血管炎(クロラムフェニコール、エタンブトールなど);
- 側頭動脈炎;
- 糖尿病。
最後に、原発性および転移性腫瘍を含む、視神経の炎症、虚血または圧迫を引き起こすプロセスは、視神経経路を介して電気インパルスを適切に伝導する能力を妨げる可能性があります。
この病気は主に18歳から45歳の成人に発症します。
症状
詳細情報:視神経炎の症状
視神経炎の主な症状は次のとおりです。
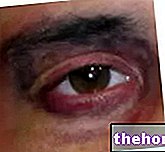
- 徐々にまたは突然の視力低下(部分的または全体的)、通常は片方の眼のみ
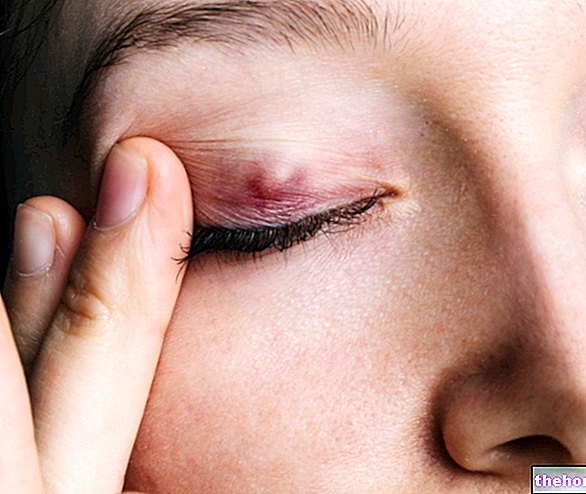
- 影響を受けた目の動きで悪化する痛み;
- Discromatopsia:色の知覚の低下。色が薄くなり、鮮やかさが不足しているように見えます(特に赤)。
- 重度のかすみ目または「曇った」視力。一時的な失明に進行する可能性があります。
- コントラストに対する感度の低下。
- 光がない状態での明るい閃光(閃光)の知覚、光の点滅、視野内のスポット(フローター、「フライングフライ」または「フローティングボディ」とも呼ばれる)などの視覚現象。
- 光の変化に対する反応が遅い。
両眼の視力が同時に失われることはまれですが、視神経炎の再発エピソード中に発生する可能性があります。一部の人々では、体温の上昇、運動、高温多湿の天候、日光への曝露、または発熱(ウートフ現象)によって症状が一時的に悪化することがあります。この効果は、軸の神経伝導の阻害によって引き起こされます。部分的に脱髄します。ウートフ徴候は、体温が正常に戻るとすぐに解消します。
発症後、数日から数週間で症状が悪化し、徐々に治りますが、8週間経っても改善しない場合は、視神経炎以外の症状が見られることがあります。
合併症
この状態の考えられる合併症には、次のものがあります。
- 視力の低下:ほとんどの人は数か月以内に通常の視力を取り戻します。視神経炎が改善した後でも視力低下が続く場合があります。
- 視神経の損傷:ほとんどの患者は、視神経炎のエピソードの後に視神経に永続的な損傷がありますが、この状態に起因する症状を経験しない場合があります。
- 治療の副作用:コルチコステロイド薬の長期使用は、骨の菲薄化(骨粗鬆症)を引き起こし、体を感染症にかかりやすくする可能性があります。治療の他の考えられる副作用には、体重増加、気分の揺れ、障害、胃、不眠症などがあります。
診断
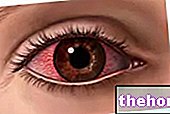
視神経炎は、視力の低下、眼痛、色覚障害などの典型的な3つの臨床症状を呈する患者に疑われます。眼と神経学的検査は正しい診断を提供することができます:特徴的な所見には、周辺視野の障害、瞳孔反射の障害、影響を受けた眼の明るさの知覚の低下、視神経乳頭の腫れが含まれる場合があります。
視神経炎の診断を確立するために、眼科医は以下の調査を行うことができます:
- 目の検査:眼科医は視力と色覚をチェックします。視神経炎の程度に比例して視力が低下します。多くの場合、片方の目だけが影響を受け、少なくとも目を閉じるか覆うように求められるまで、患者は色覚の変化に気付かない可能性があります。「健康な目。
- 検眼鏡検査:この検査では、検眼鏡を使用して、目の後ろ(眼底)に存在する構造を調べることができます。眼科医は、視神経乳頭、網膜への視神経の挿入領域に特に注意を払います常に見られるわけではなく、視神経乳頭炎の患者の約33%で、視神経乳頭が腫れ(前乳頭炎)、神経周囲の血管の拡張が見られる場合があります。ただし、視神経には目に見える異常な外観がないことがよくあります。炎症は完全に眼球後部(眼球後部視神経炎)であるため、検眼鏡検査。
- 光に対する対光反射:この検査では、目の感覚機能と運動機能の完全性を測定できます。眼科医は、目の前にあるランプを動かして、光源に対する瞳孔の反応を評価します。視神経は、瞳孔反射の求心性経路を構成します。つまり、視神経は入射光を感知します。これが炎症の影響を受けている場合、瞳孔の反応に欠陥が見つかる可能性があります。損傷した視神経によって収集された信号が脳に到達することができないため、視神経の妥協は、実際、光刺激に応答してより低い瞳孔狭窄を引き起こす。
- 視覚誘発電位:医師は、特定の視覚刺激に対する脳の電気的反応を評価するために、患者の頭に小さな表面電極を配置します(脳波と同様の方法で記録されます)。このテスト中、被験者は前に座ります。動くチェッカーボードパターンを示す画面。視覚誘発電位は、損傷を表す可能性のある視神経の電気伝導の低下を強調します。視神経炎は、症状がなくても発生する可能性があります。言い換えると、「患者が気付かないうちに神経路が炎症を起こす」視力の変化。このため、視覚誘発電位は正しい診断を行うのに役立ちます。
- 光コヒーレンストモグラフィー(OCT):これは、視神経の健康状態を評価できる、痛みのない非侵襲的なもう1つの検査です。光コヒーレンストモグラフィーは、視神経の脱髄の証拠を検出することができ、医師は以前の炎症過程が原因で損傷が発生したかどうかを知ることができます。
視神経炎は特定の病的状態の初期症状である可能性があることを覚えておくことが重要です。完全な健康診断は、関連する病気を除外するのに役立ちます。
これには次のものが含まれます。
- 血液検査:血液検査では、ESRやC反応性タンパク質などの炎症パラメーターの存在を検索できます。高い赤血球沈降速度(ESR)は、視神経炎が「頭蓋動脈の炎症(側頭動脈炎)」によって引き起こされているかどうかを判断するのに役立ちます。さらに、血液検査で抗ミエリン抗体の存在を検出でき(自己免疫疾患を調査するため)、兆候が見られます。ウイルスおよび細菌感染症の。
- MRI:視神経炎の最初のエピソードがある患者は、通常、中枢神経系に影響を与える病変を探すためにMRIを受けます。この画像検査では、視神経炎に関連する構造の詳細なスキャンを実行できます。調査中に、視神経と脳の変化を評価するために造影剤を注入することがあります。たとえば、MRIはミエリンが損傷しているかどうかを判断し、多発性硬化症の診断に役立ちます。特徴的な異常の存在を示します。患者に非定型の症状がある場合、または視神経炎が他の神経学的または眼の兆候と関連している場合、手順は、視神経炎を模倣する可能性のある腫瘍および他の状態(さまざまなタイプの腫れの虚血または圧迫)の存在を除外または確認できます。
処理
ほとんどの場合、予後は良好です。根本的な状態が視神経炎の原因でない限り、障害は一過性であり、視力は数週間または数か月以内に自然に改善します。患者は通常の視力を取り戻すことができますが、コントラスト感度と色覚はわずかに損なわれたままになる可能性があります。
視神経炎が特定の感染原因によって決定された場合、適切な治療法が処方されることがあります。根底にある感染性病原体の根絶は、通常、さらなるエピソードを防ぎます。
視神経炎が多発性硬化症に関連している場合、視力は治療なしで2〜12週間以内に正常に戻りますが、永続的な低視力または失明に進行することもあります。
回復を促進するために、静脈内コルチコステロイド薬(メチルプレドニゾロンなど)による治療レジメンが処方される場合があります。ただし、副作用の可能性を回避するために、高用量のコルチコステロイドを注意して使用する必要があります。
静脈内治療の後には、コルチコステロイドの用量を徐々に減らしていくことがあります。これは、約11〜14日間経口摂取できます(例:プレドニゾン)。多発性硬化症などの脱髄性疾患に起因する症例では、視神経炎が再発する可能性があります。
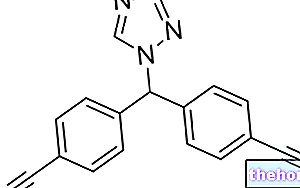
免疫調節薬(インターフェロン、ナタリズマブなど)または免疫抑制療法(シクロホスファミド、アザチオプリンまたはメトトレキサート)は、将来の発作の発生率を減らすために処方される場合があります。
続ける:視神経炎の治療のための薬 "

.jpg)

.jpg)










.jpg)




