一般性
腎生検は、腎臓細胞のサンプルを収集し、それを実験室で分析する診断テストです。

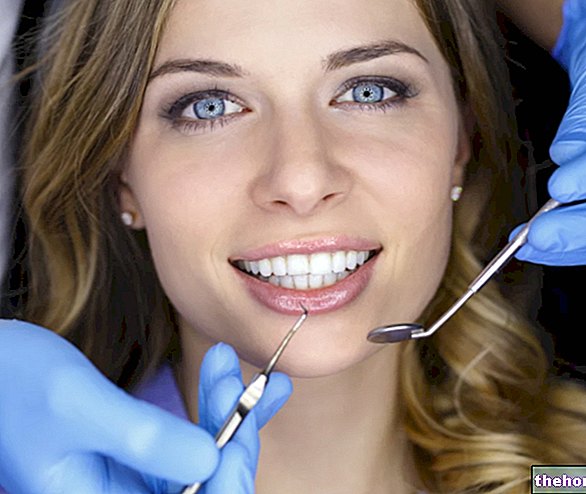
図:この「サイトからの画像:aviva.co.uk」に描かれている腎生検
最も一般的な手順は、いわゆる経皮的腎生検です。これは、皮膚を貫通して腎臓に到達するように作られた特別な針の使用を伴うため、低侵襲検査です。
経皮的腎生検は状況によっては禁忌であるため、実施する前にいくつかの診断検査を受ける必要があります。
ほとんどの場合、手順は安全で複雑ではありません。最終結果は特に信頼性が高く、患者の診断分類に役立つ情報が満載です。
腎生検とは何ですか?
腎生検は低侵襲の診断テストであり、腎臓細胞のサンプルの収集とその後の分析で構成されます。
分析は、採取した細胞の顕微鏡下での単純な観察に限定されず、さまざまな実験室試験によるそれらの研究も提供します。
この記事で言及されている最も一般的な腎生検手順は、いわゆる経皮的腎生検です。経皮的という用語は、腎臓が位置する正確な位置で、皮膚を通して挿入される特別な針の使用を示します。
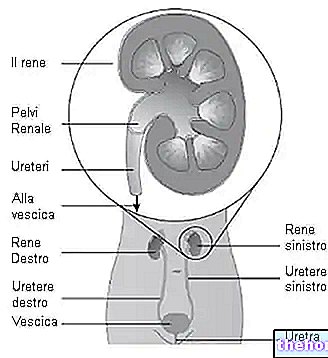
腎臓はどこにありますか?
腎臓は、最後の胸椎と最初の腰椎の側面にある腹腔にあります。それらは対称的で、形が豆に似ています。
それらの主な機能は次のとおりです。
- 血液中に存在する有害または異物の老廃物をろ過し、尿でそれらを排除します
- 血液の生理食塩水と酸ベースのバランスを調整します
あなたがするとき
腎臓生検は、個人の腎臓が明らかに不十分な方法で機能しているときに行われます。詳細に入ると、通常、次の場合に実行されます。
- 非侵襲的診断検査で個人の腎臓の問題を解釈することは困難です。
- 医師は適切な腎治療を計画するために、より多くの情報を必要としています。
- 医師は進行中の腎臓病の進行を正確に測定する必要があります。たとえば、腎不全の場合、生検を使用して腎障害の程度を確認します。
- 医師は、腎臓への損傷がどれほど広範囲に及ぶかを正確に知りたいと考えています。
- 特定の腎臓病の治療が望ましい効果をもたらしているかどうかを明確にする必要があります。
- 医師は、腎臓移植の際の臓器拒絶反応の理由を理解したいと考えています。
他の理由
特定の血液検査または尿検査が完全に異常な場合は、腎生検が必要になることもあります。たとえば、尿中の血液またはタンパク質(それぞれ血尿およびタンパク尿)の存在、および血液中の過剰な老廃物は、腎生検を正当化する可能性があります。
リスク
腎生検はかなり安全な手順です。ただし、それは依然として侵襲的な手順であるため、特定の状況では、次のようないくつかの合併症を引き起こす可能性があります。
- 出血。針の使用による失血は、腎生検の最も一般的な合併症です。血尿(すなわち、尿中の血液)として現れ、数日続きます。長持ちしたり目立ったりした場合は、すみやかに医師にご相談ください。
- 痛み。針が挿入された場所で少し痛みを感じることはごく普通のことであり、心配する必要はありません-通常は通過する感覚です。
- 動静脈瘻。動静脈瘻という用語は、動脈と静脈の間の「異常な接続」を識別します。腎生検の場合、針が貫通中に隣接する静脈および動脈の血管の壁を損傷した場合に作成される可能性があります。
腎生検後の動静脈瘻は通常、自然に解消し、特定の症状を引き起こしません。 - 感染した血腫。血腫は、特定の血管の損傷に続く局所的な血液の蓄積です。非常にまれにしか発生しない場合でも、腎生検後に形成される血腫は細菌を「ホスト」して感染する可能性があります。これが発生した場合、患者は感染した血液を取り除くために抗生物質治療と外科的ドレナージを直ちに受けなければなりません。
禁忌
以下の場合、経皮的腎生検は禁忌です。
- 出血する生来の傾向(この場合、出血性素因について話します)。
- 重度の高血圧。
- 腎無形成(すなわち、腎臓が1つだけ存在する)。
- 高窒素血症および尿毒症。
- 腎臓の特定の構造的/解剖学的異常(例:水腎症、腎嚢胞、小さな腎臓など)。
- 妊娠。
- 尿路感染症
- 肥満。
準備
腎生検を実施する前に、医師は、特定の診断テストによって、患者が手技を受けることができるかどうかを確認する必要があります。適合性が証明された場合、同じ医師または彼の助手が、生検検査のガイドラインと基本的な意味(検査前に避けるべき薬、最後の食事を見つけなければならないときなど)を説明します。
この準備段階では、患者は手順に関する疑問や懸念を表明するように求められます。
適合性を評価するための診断検査€
腎生検に対する個人の適合性を評価するための主な診断検査は、血液検査、尿検査、および腎超音波検査です。
血液検査では、高窒素血症と尿毒症の状態、および血液(凝固が不十分な血液)の凝固能力が評価されます。
一方、尿検査では、尿路に感染があるかどうかを評価します。
最後に、腎臓の超音波検査で、腎臓に構造的/解剖学的異常が見られるかどうかを分析します。
腎生検の前にどの薬を服用してはいけませんか?
患者が抗血小板薬(アスピリン)と抗凝固薬(ワルファリンとヘパリン)を定期的に服用している場合は、腎生検の確定日の少なくとも2〜3週間前にこれらの服用を中止する必要があります。そうしないと、致命的となる可能性のある重度の出血のリスクがあります。投与を再開するには、治療を行う医師からの承認を待つ必要があります。
避けるべき薬の別のカテゴリーは、NSAID、または非ステロイド性抗炎症薬です。
ファストフル
腎生検には局所麻酔が必要なため、患者は検査当日(通常は前日の夕方から)少なくとも8時間絶食している必要があります。
完全な断食とは、固形食の棄権と液体の棄権の両方を意味します(数時間前までは水のみが許可されます)。
手順
効果的に外来手術である経皮的腎生検は、以下のように実施されます。まず、医師は患者を手術室のテーブルの上で胃に寝かせます。
N.B:腎臓が移植された患者は、交換用の腎臓が古典的な位置の前に移植されているため、胃に横になります。

図:腎生検針(サイトから:medind.nic.in)

図:腎生検の超音波画像。針は3つの矢印で強調表示されています(サイトから:indianjnephrol.org)
次に、超音波(またはCTスキャン)の助けを借りて、医師は針を挿入する正確なポイントを調べた人の背中を特定します(腎臓移植レシピエントではN.B、腹部でも同じ操作が行われます)。
マークが付けられたら、彼はそれを消毒し、局所麻酔薬を注射します。麻酔薬が循環に入るとすぐに、医師はマークされた領域に小さな切開を行い、針を挿入します。手順中に間違いを犯します。針の導入は、以前にも使用されていた「通常の」超音波を利用します。
彼が針を配置し、腎臓細胞を吸引する準備ができたら、医師は、腎臓を一定に保つために、患者に数秒間(サンプリング時間、通常は5〜10秒)息を止めるように求めます。位置(実際、呼吸は腎臓を上下に動かします。)この時点でのみ、細胞を吸引します。
いくつかの腎臓細胞は吸引によって除去されるため、すべてを数回繰り返す必要があります。各吸引は同じ切開を通して行われ、常に患者に息を止めさせます。
医師は、収集が完了したと見なすとすぐに、切開した領域を縫合糸で閉じ、保護包帯を適用します。
経皮的腎生検の代替手順:腹腔鏡下腎生検
私たちが見てきたように、出血性素因または腎無形成に苦しむ個人は、経皮的腎生検を受けることができません。ただし、腹腔鏡下で行われ、腹腔鏡下腎生検と呼ばれる別の手順を行うことができます。
腎生検後
生検手順全体の最後に、患者は入院室に座らせられます。ここでは、患者は数時間綿密な監視下に置かれます。実際、彼はバイタルパラメータ(血圧、脈拍、および呼吸)および血液および尿検査。
局所麻酔の効果が完全になくなり、主治医が青信号を出すと、患者は家に帰ることができます。
検査後少なくとも12〜24時間は最大限の休息をとることをお勧めします。したがって、帰国後は、あらゆる種類の疲れる活動を避ける必要があります。
腎臓細胞サンプルをテストするのは誰ですか?
収集された腎臓細胞は、採取されるとすぐに専門の病理医に委託され、専門の病理医がさまざまな臨床検査によってそれらを分析し、その特性を研究します。
結果は通常1週間後に入手できますが、緊急の場合は、患者と治療を行う医師が24時間以内に入手できるようにすることができます。
どの症状が存在する場合、医師に連絡する必要がありますか?
経皮的腎生検後、切開部位に痛みを感じるのは正常ですが、正常ではありません。
- 尿中の血液または血栓の長期にわたる存在
- 排尿困難
- 体温の上昇(発熱)
- 痛みを伴う感覚の悪化
- 脱力感と過度の倦怠感
これらの障害が1つ以上ある場合は、すぐに医師に連絡する必要があります。
結果
腎生検は信頼性の高い検査であり、いくつかの疑問を解消します。