一般性
糖尿病性昏睡は、糖尿病の最も深刻な合併症の1つであり、適切に治療しないと、致命的となることさえあります。

糖尿病性昏睡の種類
多くの場合、「糖尿病性昏睡」という用語は、患者の意識の長期にわたる喪失を特徴とする、糖尿病性疾患に典型的なさまざまなタイプの合併症を示すために一般的に使用されます。
より具体的には、糖尿病性昏睡は、低血糖症、非ケトン性高血糖高浸透圧症候群、または糖尿病性ケトアシドーシスによって引き起こされる可能性がある糖尿病の合併症であるとしばしば述べられている。
ただし、「糖尿病性昏睡」という用語のこの一般的な使用法は完全に正確ではありません。実際、それぞれ次のことを話す方が正しいでしょう。
- 低血糖の状況に正確に起因し、「インスリンショック」または「インスリンへの反応」とも呼ばれる低血糖性昏睡。
- 非ケトン性高血糖-高浸透圧昏睡、高血糖-高浸透圧症候群として識別可能、通常は症候性高血糖の期間の後に発生するII型糖尿病の合併症。
- 適切に治療および/または診断されていない糖尿病性ケトアシドーシスの場合に発生する可能性のあるケトアシドーシス性昏睡または糖尿病性昏睡。
したがって、この記事では、糖尿病性ケトアシドーシスの結果としての糖尿病性昏睡のみを扱います。
原因
今述べたことに照らして、糖尿病性昏睡は糖尿病性ケトアシドーシスの場合に発生し、その「進化」を表します。当然のことながら、一部の著者は「糖尿病性ケトアシドーシス」の同義語として「糖尿病性昏睡」という用語を使用します。
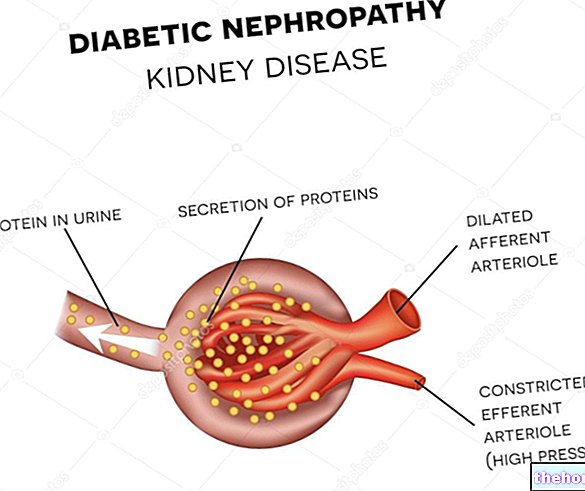
糖尿病性ケトアシドーシスは、それ自体が絶対的なインスリン欠乏によって引き起こされる糖尿病(特にI型糖尿病、場合によってはII型糖尿病の患者にも発生する可能性があります)の合併症です。
インスリンが不足しているため、ブドウ糖は体内や血流に存在していても細胞に入ることができません。したがって、使用できません。
したがって、細胞は脂肪酸を利用してこの不足を補おうとします。脂肪酸の代謝から必要なエネルギーを引き出します。
しかし、細胞内に十分な量のグルコースが存在しない場合の脂肪酸の代謝は、いわゆるケトン体の合成につながります。
さらに、同時に、細胞内糖が不足していることを考えると、体は逆説的に、循環へのブドウ糖の分泌を刺激するホルモンを生成します。しかし、インスリンが不足していることを考えると、これは患者にすでに存在する高血糖を悪化させるだけです。新しく合成されたブドウ糖は細胞内レベルに達することができません。
したがって、これらの現象の組み合わせは、ケトアシドーシス、したがって糖尿病性昏睡の発症につながります。
症状
糖尿病性昏睡は突然現れることはありませんが、その発症は特定の症状が先行し、その発症は遅く進行性です。
この合併症の発症に先立つ症状は、基本的に以下から構成されます。
- 吐き気と嘔吐;
- 腹痛;
- 激しい喉の渇き;
- 多尿症および頻尿;
- ぼやけた視界;
- 失見当識;
- 精神錯乱;
- 倦怠感、眠気、無気力が昏睡状態に進行する可能性があります。
これらの症状に関連して、患者は高血糖、糖尿、ケトン尿症、ケトン尿症、心不整脈、および深呼吸、喘鳴を呈します。
簡単に要約すると、糖尿病性昏睡状態での意識喪失は、患者の強い全体的な脱水症(特に、目が沈んで粘膜が乾燥しているように見える)、ケトン体呼吸(産生の増加による)に関連していると言えます。体の一部からのケトン体の)、血糖値の上昇、電解質の変化、血中pHの低下。
処理
前述のように、糖尿病性昏睡は糖尿病の合併症であり、致命的となることさえあります。このため、糖尿病性ケトアシドーシスの特徴的な症状が現れたらすぐに、医師に連絡して病院に行くことが不可欠です。
したがって、予防と診断の適時性が、この深刻な合併症に対して利用可能な最善の治療法を構成することは明らかです。
いずれにせよ、糖尿病性昏睡の治療は、病院の環境で、医師の厳格な監督の下で絶対に行われなければなりません。
- 第一に、液体の静脈内投与によって患者を水分補給することが不可欠です。
脱水症状がひどい場合は、通常、生理液の急速な静脈内注入を行いますが、脱水症状がひどくない場合は、医師が投与する水分量を決定します。ケースバイケース。
もちろん、あなたの医者は電解質の不均衡も治療します。 - 後で、または再水和プロセスと同時に(医師の決定に応じて)、正常に回復するために、患者には「適切な用量のインスリン(常に医師によってケースバイケースで確立される)」を与える必要があります血糖値のレベルと生物によるケトン体の合成を停止するために。
当然のことながら、血糖値を定期的に監視して、治療に対する患者の反応を評価し、その結果、所望の効果が得られるまで、患者に投与されるインスリンの投与量を調整する必要があります。