略語「NightApnea」としても知られるこの問題は、吸気段階で上気道の閉塞が繰り返されることを特徴とし、空気の流れの部分的な減少(低呼吸)または「完全な呼吸の中断(無呼吸)」として現れます。 )。10秒を超える期間)。閉塞性睡眠時無呼吸は、睡眠の量または質を損ない、血中の酸素濃度の低下、および現象の再発に由来する一連の臨床的障害につながります。
低周波の電磁波を放出します(脳波は目覚めが速く不規則です)。筋緊張は低下しましたが、不随意の運動活動が記録されることがあります(ベッドの位置を変えるときなど)。酸素と血圧の心筋消費でさえ減少し、迷走神経緊張の有病率を考慮すると心拍が遅くなります。実際には、ノンレム段階は心臓血管系の休息期間と一致します。
レム睡眠は各ノンレム睡眠サイクルの後に続き、総休息時間の約20%に相当します(注:通常、睡眠段階は1晩に一度は発生しませんが、90〜100分続く合計5〜6回の完全なサイクルで数回交互に行われます。 )。 REM期は、高周波の脳波と、閉じたまぶたの下での急速な眼球運動のエピソードを特徴としています。姿勢筋は緊張を失いますが、顔、目、遠位脚を制御する筋肉はしばしば相性になります。徐波睡眠(ノンレム睡眠)と比較して、この期間では、大脳辺縁系を除いて脳活動が増加し、逆に神経活動が減少します。夢の活動が起こるのはこの段階です。夢はより精巧で強烈であり、一般的に非常に明確に表現されています。
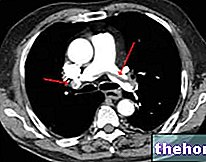
閉塞性睡眠時無呼吸症候群で何が起こるか
閉塞性睡眠時無呼吸症候群では、「無呼吸覚醒」イベントで突然の「交感神経-迷走神経」遷移が発生します。これらは睡眠の断片化をもたらします。閉塞性睡眠時無呼吸症に典型的な慢性のいびきに加えて、患者はしばしば日中の眠気、反射の鈍化、注意力の低下、極度の倦怠感とすべてのエネルギーの喪失、うつ病または過敏性、および社会家族関係の変化を示します。さらに、睡眠時無呼吸の患者では、心臓血管(急性および慢性)および脳血管の合併症が報告されています。
それらは異なり、睡眠中、目覚め時、または日中に発生する可能性があります。
睡眠中の人の定期的な呼吸活動の中断は、夜行性と日中の両方の症状を伴う、落ち着きのない、質の悪い、さわやかな睡眠の原因です。
閉塞性睡眠時無呼吸症:主な症状は何ですか?
- 夜間の睡眠時無呼吸は、窒息感と激しいいびきを伴う突然の目覚めを伴い、しばしば沈黙の一時停止と呼吸困難によって中断されます。
- 日中の症状は、興奮、倦怠感、集中力の低下、よく休まないという感覚、セックスへの関心の低下、朝の頭痛、日中の過度の眠気です。
閉塞性睡眠時無呼吸の心血管系への影響
長期的には、睡眠時無呼吸は「心血管系の罹患率と死亡率の重要な原因または一因です。特に、閉塞性睡眠時無呼吸症候群は、動脈性高血圧、心血管疾患、呼吸不全、代謝障害の発症につながる可能性があります。
機械的および生体液性の侮辱としての血管。
中等度および重度の形態(AHI /無呼吸低呼吸指数>睡眠1時間あたりの無呼吸および/または低呼吸の30エピソード)では、致命的な心血管事故のリスクは健康な被験者のリスクと比較して約4〜5倍増加すると推定されます。 。
さらに、閉塞性睡眠時無呼吸症の患者は、健康な人の2倍の確率で深夜から午前6時の間に突然死を経験します。
高血圧
高血圧は閉塞性睡眠時無呼吸症候群の患者の約60%に影響を及ぼします。
無呼吸(10秒を超える期間の完全な呼吸中断として理解される)は、低酸素血症を引き起こし、カテコールアミンの夜間分泌への刺激を表し、その後、高血圧クリーゼおよび急性肺浮腫まで、末梢抵抗および血圧が上昇します。
再発性無呼吸および持続性カテコラミン作動性状態は、動脈性高血圧症の発症に有利に働きます(「非ディッパー」モデル)。たとえば、10の無呼吸/低呼吸指数(AHI)は、11%の動脈性高血圧を発症する相対リスクに対応します。
拡張機能障害
閉塞性睡眠時無呼吸症候群は、心室肥大(左および/または右)を発症するリスクの増加とも相関しています。
右心室肥大は、以下の理由で右心室拡張を引き起こす可能性があります。
- 肺細動脈の血管収縮(後負荷の増加);
- 無呼吸中の右心室へのより大きな静脈還流(前負荷の増加)。
最後に、心室肥大と間質性線維症は拡張機能を変化させる可能性があります。閉塞性睡眠時無呼吸症候群の患者の約41%は、リラクゼーション障害を示します。さらに、無呼吸では、胸腔内圧がより負になり、右心室への静脈還流が増加し、心室間が増加します。中隔は左心室腔に突き出て、その充満を減らします。
心筋虚血およびアテローム性動脈硬化症
閉塞性睡眠時無呼吸症候群の患者の約20%は、頻脈性不整脈と低酸素血症(「無呼吸」によって引き起こされる)と高い末梢細動脈抵抗のための心筋酸素消費量の増加との間の不一致に起因する狭心症および/またはサイレントST上昇の夜間エピソードを持っています。
一方、閉塞性睡眠時無呼吸症候群は、多くの場合、次のようなアテロームの進行と不安定性を促進する複数の冠状動脈危険因子と関連しています。
- 糖尿病;
- 脂質異常症および内臓肥満;
- 煙;
- 炎症誘発性状態(C反応性タンパク質、IL 6、TNFアルファ、細胞接着分子)
- 内皮機能障害。
閉塞性睡眠時無呼吸症候群とアテローム性動脈硬化症のリスクとの間の反応は、単純な関連ではなく、原因と結果です。実際、睡眠の断片化は、炎症性炎症性サイトカインの分泌と代謝障害(レプチンの産生、高インスリン血症)を誘発します。
不整脈
閉塞性睡眠時無呼吸症候群は、突然の不整脈死のリスクがある状態である可能性があり、R-R間隔の高い夜間変動によって支持されます。
無呼吸では、迷走神経の高張は徐脈および房室ブロックの素因となり、その後の交感神経の高張は以下の発症を促進します。
- 発作性心房細動;
- 心室性期外収縮;
- 非持続性心室性頻脈。
最近の予備研究は、房室ペースメーカーの埋め込みが徐脈性不整脈を防ぎ、心房および心室心筋の不応期の分散を減らし、脅迫的な頻脈性不整脈を防ぐことを示唆している。
心不全
慢性心不全患者のほぼ半数が閉塞性睡眠時無呼吸症候群を患っています。閉塞性無呼吸は中枢性無呼吸よりも頻度が低いですが、混合型は珍しいことではありません。
- 閉塞性無呼吸は、咽頭-トンシルラー構造の浮腫が上気道の周期的な狭窄に有利に働く肥満でより頻繁に起こります。
- 中枢性無呼吸は、心臓移植を待っている、NYHA 3-4クラスの重度の左心室機能障害の患者でむしろ観察されます。これらの患者は、基本的に低酸素血症および低炭酸ガス血症であり、無呼吸後は、CNS呼吸の中心を阻害するより顕著な低炭酸ガス血症を示し、チェーンストークス呼吸を引き起こします。 '定期的な呼吸。
いくつかの研究では、慢性収縮性心不全の患者の約51%が15以上の無呼吸/呼吸低下指数(AHI)を持っている(40%が中枢性無呼吸、11%が閉塞性無呼吸)のに対し、拡張性の患者の50%が心不全の無呼吸/呼吸低下指数(AHI)は10以上です。
慢性心不全とチェーンストークス呼吸の定期的な呼吸をしている患者は、他の慢性心不全の患者と比較して生存率が大幅に低下しています。無呼吸に続発する低酸素血症は、カテコールアミンの産生を刺激し、急性肺水腫および頻脈性不整脈のリスクを伴い、不安定な心血管補償を有する患者にとって非常に危険です。
「閉塞性睡眠時無呼吸症候群と心臓病」に関する他の記事
- 閉塞性睡眠時無呼吸症候群-治療
- 夜の無呼吸:安全運転の問題も
- 夜間無呼吸と安全運転:診断テスト