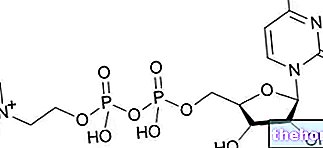
1型糖尿病の薬理学的治療には、インスリンの生涯にわたる投与が含まれ、通常は皮下、さらには筋肉内または静脈内に投与されます。いずれにせよ、それはペプチドであるため、事前に較正されたポンプによる非経口投与であり、経口投与の場合、インスリンは胃で分解されるであろう。
過去には、このホルモンは牛や豚の膵臓から分離されていました。この慣行は患者に免疫反応の発症を引き起こしました;今日、中性pHのインスリンが使用され、遺伝子組換え技術でヒトDNAから得られます。投与量は「単位」で示されます。これは血糖値をもたらすのに必要なホルモンの量です。ウサギで、絶食、45mg / dl。
インスリンは、作用の持続時間に従って次のように分類されます:食後の血糖上昇を避けるために食事の前に投与される短時間作用型インスリン(2〜4時間)、中間作用(12〜24時間)および長時間アクションの(最大36時間);後者は、日中のインスリン値のバランスを保ち、24時間を通して基礎摂取量を確保するのに理想的です。

中間インスリンの薬理学的例は、NPH(中性プロタミンハゴトンインスリン)および「遅い」インスリンです。
遅いインスリンの例は次のとおりです。「超遅い」インスリン、プロタミン亜鉛、その安定性を促進し、その作用の持続時間を増加させるプロタミンに関連するインスリン。 「超低速」インスリンよりも一定の血中インスリンレベルを保証するグラルギンとデテミル。
いずれにせよ、短くて遅いインスリンと一緒に、分数および混合薬物療法が一般的に実施されます。
2型糖尿病の薬理学的治療に関しては、食事からブドウ糖源を完全に排除し、経口血糖降下薬を投与するだけでは不十分な場合にのみ、インスリンを投与する必要があると言えます。
しかし、糖尿病の妊娠に関しては、非常にかさばる分子であるインスリンとは異なり、胎盤の障壁をなんとか通過する経口血糖降下薬の使用よりもインスリン療法が推奨されます。
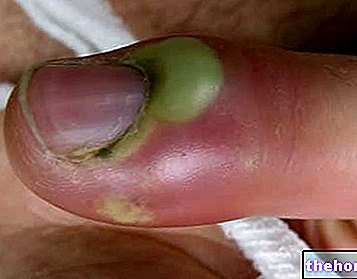
最も簡単に遭遇する糖尿病治療後の副作用は次のとおりです。自律神経系に影響を与える関連反応を伴う低血糖の危機、低温での発汗、冷たくて薄い皮膚、空腹感、震えおよび動悸。神経グルコペニア、または神経系のグルコースの欠如。これは、集中の困難、眠気、倦怠感、さらには意識の喪失をもたらします。単純なじんましんからアナフィラキシー症状まで、さまざまな程度の危険を伴うアレルギー反応。
「糖尿病の治療におけるインスリン」に関する他の記事
- 糖尿病、糖尿病の種類、糖尿病の原因と結果
- 経口血糖降下薬または経口抗糖尿病薬