一般性
心不整脈は、心臓の正常な収縮リズムの変化です。これらの異常は、1分あたりの心拍数だけでなく、それらを生成するインパルスの伝播にも関係していることがわかります。

採用される治療法は、不整脈を決定する原因によって異なりますが、不整脈のどのエピソードでも有効な基本的な治療的介入があります。一般的な治療は、特定の医療の使用における抗不整脈薬とベータ遮断薬の投与で構成されます不整脈のある人が過度の喫煙や飲酒に慣れている場合は、器具や健康的なライフスタイルを採用すること。
心臓
不整脈とは何か、そしてそれを引き起こすものを完全に理解するには、自己制御する能力に関する心臓のいくつかの特徴を覚えておくとよいでしょう。
心臓の筋肉組織である心筋には、人体の他のすべての細胞と比較して、収縮を目的とした神経インパルスの自動性とリズムという2つの固有の特性が区別されるいくつかの細胞があります。自動性とは、心筋細胞の収縮活動を自発的かつ非自発的に開始し、それ自体で神経インパルスを生成する能力を意味します。これは実際の例外です。たとえば、腕を曲げて体重を持ち上げたい場合、信号は脳から始まり、手足の筋肉に到達します。心臓では、代わりに、信号は筋細胞自体から発生し、脳などの中央システムによって制御されません。
2番目の排他的な特性は、収縮の自発的活動のリズミカル性です。それは、神経インパルスの時間における規則性と秩序だった連続性にあります。
したがって:
- 自動性:それは、自発的かつ非自発的に、つまり脳からの入力なしに、筋収縮の衝動を形成する能力です。
- リズミシティ:それは、筋肉収縮の衝動をきちんと伝達する能力です。

- 洞房結節→
- 房室結節→
- ヒス束(房室束)→
- プルキンエ繊維。
- 他のすべての筋細胞と同様に、これらも収縮インパルスの通過後、時間的に非常に近い別のインパルスに鈍感です。言い換えると、最初のインパルスの後、心筋細胞は次のインパルスに応答するのに時間が必要です。筋細胞が受容性を回復するのに必要な時間は、不応性と呼ばれます。
支配的な中心の変化と不応性は、心拍の規則性に影響を与える可能性があることがわかります。
最後に、忘れてはならない最後の情報は心周期に関するものです。心周期は、収縮期と呼ばれる心収縮期と拡張期と呼ばれる弛緩期の交互の段階です。収縮中、血液は遠心性血管を通して送り出されます。逆に、心筋の弛緩は、血液が求心性血管を通って心臓に流れ込むことを可能にします。
心不整脈とは何ですか、そしてそれらはどのように分類されますか
心不整脈は、正常な心拍リズムの変化です。 3つの可能な変更があり、「不整脈が発生するためには1つが存在するだけで十分です。それらは次のとおりです。
- 洞調律の頻度と規則性の変化。
- ドミナントマーカーセンターのシートのバリエーション。
- インパルス伝搬(または伝導)障害。
1.洞調律の頻度と規則性、つまり洞房結節によって課せられる正常なリズムの変化は、いわゆる頻脈と徐脈を引き起こします。頻脈は心拍数の増加であり、心臓が通常より速く鼓動することを意味します。逆に、徐脈は心拍数の低下であるため、心臓の鼓動は遅くなります。 1分あたりの拍数で表される2つのしきい値があり、通常の範囲を区切ります。1分あたり60拍が最小値、1分あたり100拍が最大値です。60拍未満では徐脈があり、100心拍を超えると次のようになります。頻脈。
いわゆる生理学的洞性不整脈も周波数の変化を示します。それらは憂慮すべきエピソードではなく、若い年齢でより頻繁に発生し、それらの原因は中枢代謝と呼吸反射に関連しています。
2.洞房結節が減少するか、その自動性を失うと、支配的なステップセンターの座席の変動が発生します。したがって、これは房室結節などの二次経路中心との置換を決定します。現象が数サイクルに限定されている場合、期外収縮、つまり期外収縮について話します。現象が一連のサイクルにわたって持続する場合、接合部および心室の頻脈および心房および心室細動に遭遇します。これらの変化はほとんどの場合病理学的状況で現れるため、これらは過小評価されるべきではない異常な状況です。
3.インパルスの伝播(または伝導)の乱れは、ドミナントパスウェイセンターからセカンダリセンターへの移動中にインパルス自体が減速または停止した結果として発生します。障害は、伝導経路の解剖学的中断、または衝動への応答能力の困難な回復(長期の不応性)によって引き起こされる可能性があります。不応性は、次の理由で延長される可能性があります。
- 薬。
- 神経性刺激。
- 病的状態。
変化が明らかになると、不整脈は少なくとも2つの方法で分類できます。変化の生理病理学的特徴に基づいて、および障害の発生部位に基づいてです。
上記の3つの変化の病態生理学(すなわち、病的状態のために変化した機能の研究)により、不整脈を2つの大きなグループに区別することができます:
- 主に自動性(または衝動形成)の変更による不整脈。不整脈:
- 洞調律の頻度と規則性の変化。
- ドミナントマーカーセンターのシートのバリエーション。
- 主にインパルスの伝導(または伝播)の変化による不整脈:不整脈:
- インパルス伝播障害。
これら2つのグループの不整脈の違いは微妙であることに注意してください。実際、伝導の変化による不整脈は、自動性の変化によって不整脈に変わることがよくあります。たとえば、下流の障害物が洞房結節からのインパルスの伝導に対抗すると、このブロックによって優勢なマーカーの中心が変化します。その時点で、新しい優勢な中心がリズムを支配します。逆もまた真です。すなわち、自動性の変更による不整脈は、伝導の変更によって引き起こされる不整脈に変化します。これは、高周波の増加が心筋細胞を受容する時間を残さず、その結果、インパルスの伝播を変化させる場合です。
障害の発生部位に基づく分類は、以下の不整脈を区別します。
- 洞不整脈。この障害は洞房結節からのインパルスに関係しています。一般的に、周波数の変化は緩やかです。いくつかの例:
- 洞性頻脈
- 洞性徐脈
- 洞房ブロック
- 異所性不整脈。この障害には、洞房結節以外の経路が含まれます。通常、それらは突然発生します。患部は異所性不整脈を次のように分類します。
- 上室性。この障害は心房領域に影響を及ぼします。いくつかの例:
- 心房粗動
- 心房細動
- 房室、または結節。患部は房室結節に関係します。いくつかの例:
- 発作性上室性頻拍
- 接合部心室性期外収縮
- 心室。障害は心室領域にあります。いくつかの例:
- 心室性頻脈
- 心室フラッター
- 心室細動
- 上室性。この障害は心房領域に影響を及ぼします。いくつかの例:
この2番目の分類を使用するのが一般的ですが、障害の発生部位の変化は上記の病態生理学的メカニズムの1つの直接的な結果であるため、最初の分類と密接に関連していることを忘れてはなりません。
考えられる原因
さまざまな原因が、自動性とリズムの変化を決定するのに貢献しています。
- 先天性心疾患、すなわち出生時から存在します。
- 後天性心臓病、つまり、生涯にわたって発症します。
- 高血圧。
- 心臓虚血。
- 心筋梗塞。
- 甲状腺機能亢進症。
- アルコールと薬物乱用。
- 煙。
- 薬物中毒。
後天性心臓病は、アルコールや薬物乱用を特徴とするライフスタイルに関係なく発生する可能性があるため、両方がリストに表示されます。同じことが薬物の使用にも当てはまります。
より頻繁な症状
症状はさまざまであり、以下よりもはるかに長い説明が必要になります。実際、私たちが見てきたように、多くの不整脈があり、それぞれが独自の特定の病態生理学を持ち、さまざまな要因によって引き起こされます。これは、症状が多数あり、これらのいずれかの有無が単一の不整脈を区別することを意味します。一般に、症状の状況は、患者によって現れる不整脈の重症度と並行して悪化します。
主な症状のリストは次のとおりです。
- 頻脈(または心拍/動悸)。
- 徐脈。
- 不規則な心拍。
- 呼吸困難。
- 胸痛。
- 不安。
- めまいとめまい。
- 脱力感。
- 最小限の努力の後の疲労。
1分あたりの拍数の観点から、60〜100の範囲内にとどまる心臓のリズムは正常と見なされることを覚えておく必要があります。
診断
心臓の訪問は、「不整脈」を診断するための最初のステップです。これは、以下に基づいています。
- 脈拍測定。
- 心電図(ECG)。
- ホルターによる動的心電図。
脈拍測定。これは簡単な調査であり、医師だけでなく誰でも行うことができます。機器検査と同じ信頼性を持っていないことは明らかであり、不整脈の特徴については情報を提供していません。
心電図(ECG)。心臓の電気的活動、つまり心筋の収縮を可能にする電気的活動を測定することにより、ECGは患者に発生する可能性のある多種多様な不整脈を示します。さまざまなタイプの不整脈は互いに異なるパターンを示し、心臓専門医はこれらの結果に基づいて心臓の問題を定義できます。
ホルターによる動的心電図。この診断方法は通常のECGと同じように機能しますが、患者が中断することなく24〜48時間監視されるという違いがあります。この間、患者は自由に日常生活の通常の活動を行うことができます。この調査は、不整脈が散発的に発生する場合に必要です。実際、特定の不整脈は、孤立したエピソードとして発生する場合があります。
治療
症状に関しては、採用する治療法は不整脈の種類と関連する心臓病にも依存します。したがって、薬理学的および機器の両方の主な治療的介入を以下に報告します。
投与される薬は次のとおりです。
- ベータ遮断薬とカルシウムチャネル遮断薬。それらは心拍数を遅くするために使用されます。
- 抗不整脈薬。それらは心臓のリズムを安定させるのに役立ちます。
- 抗凝固剤。それらは、血液を薄くするために使用され、心房細動などの特定の不整脈の場合に血栓または塞栓の形成を防ぐために使用されます。
主な器具/外科的介入は次のとおりです。
- 電気的除細動。それは、「洞房結節(支配的なステップセンター)によってマークされた洞調律をリセットおよび復元するために、ショックとも呼ばれる単一の放電を適用することで構成されています。
- 高周波アブレーション、またはカテーテルアブレーション。頻脈のある患者に使用されます。それは、大腿静脈に挿入されて心臓に運ばれる特定のカテーテルの使用を含みます。カテーテルを通して、2つの操作が実行されます:最初に、放電が心臓に注入されて、心筋が機能するこれが行われると、次のステップは「不整脈の原因となる心筋組織を破壊するために、その機能不全の領域に高周波放電を適用すること」です。
- ペースメーカー。
これは、心臓に電気インパルスを送ることができる小さなデバイスです。徐脈の場合に使用され、心臓のリズムを正常化するのに役立ちます。つまり、心拍数が60ビート/分未満から60〜100ビート/分まで報告されます。これを行うために、この器具は胸部レベルで皮膚の下に設置されます。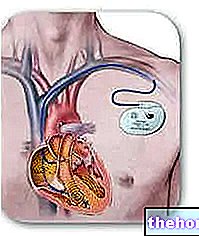
- 除細動器(ICD)。ペースメーカーと同様に、これは皮膚の下、この場合は鎖骨のレベルに埋め込まれるデバイスでもあります。患者が頻脈を患っている場合に使用されます。通常の制限は毎分100ビートで、放電を放出します。心臓。
不整脈のエピソードは特定の心臓病の発症が原因である場合があるため、外科的治療を説明するにはケースバイケースの分析が必要になります。たとえば、僧帽弁狭窄症などの弁膜症に直面した場合、僧帽弁の修復を目的とした手術により、正常な心拍が回復します。この場合、心不整脈は僧帽弁の奇形に起因するイベントです。
一方、他の病状とは関係のない散発性不整脈に対処する方がはるかに簡単であり、したがって深刻ではありません。実際、これらは運動または強い感情の後に発生し、抗不整脈薬を服用しなくても自然に消えます。影響を受けた被験者が大量のカフェインを摂取している場合、摂取した用量を簡単に修正することで、心不整脈の問題を解決できます。