透析とは
透析は、腎臓の特定の機能を人工的に再現し、余分な老廃物や水分から血液を取り除く治療法です。

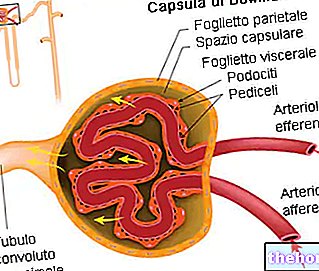
透析は、溶質の受動拡散と液体の限外濾過の原理を尊重し、腎臓で発生する濾過を再現することを可能にします。患者の血液は、さまざまなサイズの細孔を備えた透析膜を通って流れます。これは、小さなイオンと溶質が2つの液体コンパートメント間を通過するのに十分な大きさですが、赤血球や血漿タンパク質などの大きな成分を逃がすには十分ではありません。膜の反対側には特定の透析液が流れ、その組成により、最も重要な溶質が循環し続けることが保証されます。
透析は治療法ではありませんが、ドナーが腎臓移植に利用できるようになるのを待っている間、患者の寿命を延ばすことができます。
腎濾過および透析
腎臓は毎日血液をろ過し、尿を構成する老廃物や余分な水分やイオンを排除します。それらが健康であるとき、腎臓は血中のイオン(Na +、K +、H +、HCO3-)、他の溶質(ブドウ糖、アミノ酸など)と水の濃度を調節し、代謝。ただし、腎臓の機能単位であるネフロンが損傷すると、ネフロン内で発生する通常のプロセス(ろ過、分泌、再吸収、排泄)が損なわれる可能性があります。その結果、血液中の老廃物の量が危険なレベルまで蓄積し、治療がない場合、致命的となる可能性があります。
透析は、病気によって変化したいくつかの腎臓機能の効率の悪さを補う治療法です。
- 有毒物質(尿素、尿酸、クレアチニンおよび他の分子)の除去;
- 電解質と酸塩基のリバランス。カリウム、ナトリウム、重炭酸塩などの一部の物質を血中の安全なレベルに保ちます。
- 液体の除去(食物を通して摂取され、利尿によって除去されない)。
必要なとき
腎臓機能の喪失は、腎臓に直接影響を与える(たとえば、糸球体腎炎、多発性嚢胞腎、慢性腎臓病、繰り返しの腎臓感染症など)、または間接的に(糖尿病や高血圧など)、さまざまな病気の一般的な結果である可能性があります。
腎臓が適切に機能しなくなると、老廃物が血液中に蓄積し、次のような症状を引き起こします。
- 彼はレッチングした。
- かゆみを伴う皮膚
- 倦怠感(極度の疲労感);
- 尿中の血液(血尿)、
- 足、手、足首の腫れ。
腎臓には大きな機能的予備力があるため、病気が進行すると症状が現れる傾向があります。血液中の老廃物(尿毒症)が危険なほど高レベルである、腎機能の重度の喪失を表す臨床徴候の出現について透析を行うことをお勧めします。
場合によっては、患者が尿毒症の症状を経験し始めたかどうかに関係なく、透析が推奨されることがあります。 15ml /分未満の糸球体濾過率(GFR、腎臓が所定の時間に濾過できる血液のミリリットル数を測定)は、「透析治療を開始するための有効な指標」です。
急性腎不全。透析が必要になる可能性がある一般的な理由は、腎臓の重度の感染症であり、腎臓の機能が突然失われます(急性腎不全として知られています)。この場合、腎臓の生理的活動が回復するまで、透析治療は一時的にのみ必要です。
透析の種類
透析の2つの主要なタイプである血液透析と腹膜透析は、さまざまな方法で血液から老廃物と余分な水分を取り除きます。
- 血液透析
血液透析では、人工腎臓と呼ばれるシステムを介して患者の血液を通過させます。透析装置には、内部空間を複数の区画に分割する半透過性の膜が含まれています。1つは透析液を含み、もう1つは動脈カテーテル。血液がデバイス内を進むと、血液と透析液の間の溶質交換が膜を介して行われます。この膜は半透性であり、電気化学勾配(受動拡散)に従って分子の通過を可能にし、血液やタンパク質の小体要素の通過を防ぎます。透析液の成分のレベルは変化する可能性があり、通常、特定の分子の特定の方向への移動を容易にするために、個々の患者のニーズに応じて腎臓内科医によって処方されます。交換が行われると、血液はデバイスを離れ、静脈カテーテルを介して患者に戻ります。ほとんどの患者は週に3回のセッションを必要とし、それぞれが4時間続きます。
- 腹膜透析
腹膜透析は、半透膜が血液透析で使用されるのと同じ方法で、体内の膜である腹膜を使用します。腹膜は、腹部の内側を覆い、胃や肝臓などの腹部の臓器を取り囲み、支える薄い膜です。腎臓と同様に、腹膜には何千もの小さな血管が含まれているため、ろ過装置として役立ちます。この種の透析では、透析液がカテーテルを介して腹腔内に導入されます。このようにして、腹膜の毛細血管を流れる血液と腹腔内に含まれる透析液との間で溶質が交換されます。一定期間(約4〜6時間)、透析液が腹腔から除去されます。
長所と短所
多くの場合、血液透析と腹膜透析の両方で同様の結果が得られるため、使用する透析の種類の選択は患者によって異なります。ただし、一部の健康上の問題により、ある方法が別の方法よりも推奨される場合があります(たとえば、患者が以前に腹部の手術を受けたことがある場合)。
通常、腹膜透析は通常、以下の治療の最初の形態として推奨されます。
- 2歳からの子供;
- 腎臓病を患っているが、心臓病や癌などの他の深刻な健康状態を持っていない成人。
血液透析は通常、全体的に健康状態が良くない高齢の患者など、腹膜透析を受けることができない人に推奨されます。どの治療方法をとるかの決定は最終的なものではなく、あるタイプの透析から別のタイプの透析に切り替えることができます。 。
透析はいくつかの副作用を引き起こす可能性があります:
- 疲れ。血液透析と腹膜透析の両方でよく見られる望ましくない症状は、治療が体に及ぼす可能性のある効果の組み合わせによって引き起こされる、持続的な倦怠感です。
- 貧血。これは、赤血球の形成を刺激するホルモンであるエリスロポエチンの分泌が低下するため、慢性腎不全の一般的な合併症です。食事制限や血液透析による鉄とビタミンの喪失は、貧血の一因となる可能性があります。
- 骨の衰弱。損傷した腎臓がビタミンDを処理できなくなると、カルシウム代謝障害が発生する可能性があります。
- かゆみ。血液透析を受ける多くの人は皮膚のかゆみを経験しますが、これは手術中または手術直後に悪化することがよくあります。この効果は、体内のカリウムの蓄積によるものと考えられています。カリウムが豊富な食品を避けることは、この症状の頻度と重症度を軽減するのに役立ちます。
- 低血圧(低血圧)。血圧の低下は、特に患者が糖尿病である場合、血液透析の最も一般的な副作用の1つです。低血圧は、透析中に発生する体液レベルの低下によって引き起こされる可能性があります。低血圧の症状(息切れ、腹部と筋肉のけいれん、吐き気または嘔吐)を最小限に抑える最善の方法は、毎日の水分摂取量を医師が推奨するレベルに保つことです。低血圧の症状が続く場合は、透析中に使用する水分量を調整する必要があります。
- 筋肉のけいれん。血液透析セッション中に、通常は下肢の筋肉のけいれんを経験する人もいます。この効果は、血液透析中に発生する水分喪失に対する筋肉の反応が原因である可能性があります。血液透析治療の合間に水分とナトリウムの摂取量を調整することで、けいれんを緩和できる場合があります。
- 体液過剰。血液透析中に水分が体から除去されるため、血液透析治療の間に推奨されるよりも多くの水分を飲むと、心不全や肺への水分の蓄積(肺水腫)などの生命を脅かす合併症を引き起こす可能性があります。
- 高血圧(高血圧)。塩分を飲みすぎたり、水分を飲みすぎたりすると、高血圧が悪化し、心臓の合併症を引き起こします。
- カリウムレベルの上昇(高カリウム血症)。カリウムは通常、腎臓を介して体から除去されるミネラルです。カリウムを推奨量より多く摂取すると、レベルが高くなりすぎて、重症の場合、心臓の問題を引き起こす可能性があります。
- アミロイドーシス。透析関連のアミロイドーシスは、血液からのタンパク質物質が腱や関節に沈着し、痛み、こわばり、関節滲出液を引き起こすときに発症します。この状態は、長期の血液透析(通常は5年以上)を受けている患者によく見られます。
- ブドウ球菌感染症。血液透析を受けている患者は、「黄色ブドウ球菌感染症」を発症するリスクが高くなります。血液透析の過程で、細菌が体内に侵入し、重度の侵襲性感染症を引き起こす可能性があります。これは血液全体に広がり、臓器機能障害を引き起こす可能性があります」複数(敗血症) )。侵襲性ブドウ球菌感染症に関連する敗血症は、血液透析を受けている患者において、心臓病に次いで2番目に多い死因です。
- 腹膜炎。腹膜透析の一般的な副作用は腹膜の細菌感染です。透析装置が適切に滅菌されていない場合、腹膜炎が発生する可能性があります。血液透析を受けている患者は感染するリスクが低くなりますが、これが発生した場合、それはより重症になる傾向があります。
- 体重の増加。腹膜透析中に使用される透析液には糖分子が含まれており、その一部は体に吸収される可能性があります。この効果は、サポートされる可能性のある適切な食事で毎日のカロリー摂取量が減少しない場合、体重増加につながる可能性があります。アドバイス-定期的な運動から。
結果
透析は、かなりの患者の協力を必要とする挑戦的な治療ですが、それはまた、潜在的な救命措置を表しています。腎不全の治療における透析の成功は、患者の年齢や付随する慢性疾患(心臓病や糖尿病など)を含む多くの要因に依存します。この病気の病因も生存率に影響を及ぼします。たとえば、多発性嚢胞腎や糸球体腎炎によって引き起こされる腎不全の人は、高血圧や糖尿病の合併症としてこの状態を経験する患者よりも長期的な予後が良好になる傾向があります。残念ながら、透析は腎機能の喪失をある程度補うことしかできず、永続的な治療法ではありません。多くの人は長期間(場合によっては一生)透析を続けますが、かなりの期間です少数の患者にとって、最終的な目標は腎不全の最良の治療法である腎移植です。このような手術の適切な候補者は、互換性のあるドナーが利用可能になるまで(死んでいるか生きているか)透析を受ける必要があります。約3年までそして、「腫瘍や重度の心臓病などの他の深刻な付随する健康状態のために、彼らは一生透析を受けなければならないでしょう。多くの場合、これは移植よりも安全なオプションです。





















.jpg)