定義と原因
妊娠中の高血圧とはどういう意味ですか?
血圧は妊娠の最初の数週間後に徐々に低下し始め、妊娠の第1および第2トリメスターの残りの間、約75 mmHg(拡張期血圧)で安定します。ただし、出生前の最後の2〜3か月で、血圧値は妊娠前のレベルに戻るため、拡張期に関しては約85mmHgになります。低下は主に拡張期血圧(PAD)によるものであり、開始値を超えて、第1および第2トリメスターでは、約7〜10 mmHgで定量化できるため、最小圧力について説明しました。

妊娠を成功させるための非常に重要な器官は、母親と胎児の間のコミュニケーションインターフェースを表す胎盤です。実際、このレベルでは、血管と微小血管の関節システムのおかげで、2つの生物の血液が栄養素を交換しますこれらすべての交換が行われるためには、かなりの量の母体の血液が、速度を落とし、同じように低圧で胎盤レベルに到達する必要があります。
妊娠を成功させるための非常に重要な器官は、母親と胎児の間のコミュニケーションインターフェースを表す胎盤です。実際、このレベルでは、血管と微小血管の関節システムのおかげで、2つの生物の血液が栄養素を交換しますこれらすべての交換が行われるためには、かなりの量の母体の血液が、速度を落とし、同じように低圧で胎盤レベルに到達する必要があります。
胎盤の形成が完全でないか、欠陥がある場合、最終製品は期待どおりに機能しません。その抵抗は、十分に低くないため、上流、つまり母体の圧力の上昇を引き起こします。残念ながら、妊娠中は高血圧です。血圧は母体と胎児の健康に危険であるため、極端な場合には両方の生物の生命そのものを危険にさらす可能性があります。妊娠中の女性の約6〜8%に影響を与えるこの形態の高血圧は、妊娠性または誘発性として知られています高血圧、妊娠。多くの場合、妊娠中の高血圧はタンパク質の尿の喪失(タンパク尿)と関連しており、この場合は妊娠症または子癇前症と呼ばれます。このため、血圧値は各産科検査で注意深くチェックされます-up。その間、尿分析は常に提供されます。
妊娠中の高血圧
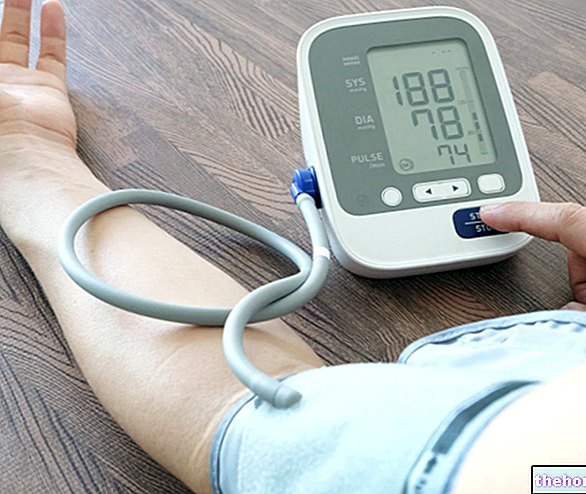
妊娠中の高血圧は、少なくとも4時間間隔で行われた少なくとも2つの測定で見つかった、以下に示す1つ以上の基準の存在として定義されます。
- 血圧≥140/ 90mmHgの所見
- 先入観と比較して増加した(最大)収縮期血圧、≥25mmHg(WHO)または≥30mmHg(ACOG)
- 先入観と比較した(最小)拡張期血圧の上昇、≥15mmHg
ACOG = American College of Obstetrics and Gynecology; WHO =世界保健機関。
子癇前症
子癇前症は、以前は正常血圧であった女性において、妊娠20週後の高血圧(上記で定義)、タンパク尿(> 0.3 g / 24時間)および/または浮腫(足、顔、手)の発症を特徴とします。子癇前症は、発作の発症を特徴とする、さらに重症の妊娠高血圧症である子癇の目覚めの呼びかけです。
子癇前症の素因
無効性(リスク> 6〜8回)
双子の妊娠(リスク> 5回)
糖尿病
胞状奇胎と胎児水腫(リスク> 10回)
以前の妊娠における子癇前症
慢性高血圧
極端な年齢
子癇前症の症状
高血圧性疾患の臨床症状は、妊娠後期から出産後数日まで、妊娠中いつでも現れる可能性があります。それらが含まれます:
高血圧、頻脈、呼吸数の変化
頭痛、めまい、ざわめき、眠気、発熱、反射亢進、複視、かすみ目、突然の失明。
吐き気、嘔吐、上腹部痛、肝腫大、吐血。
タンパク尿、浮腫、乏尿または無尿、血尿、血色素尿症。
子癇
子癇は、子癇前症に関連し、他の原因に起因しない脳症による全身性けいれんの存在として定義されます。妊娠悪阻のまれですが、深刻な合併症(1:先進国で2000人の出生)です。名前が示すように、妊娠中の高血圧は妊娠終了時に消えます。もちろん、妊娠前でも高血圧の女性は、妊娠中も妊娠後も高血圧状態を維持する傾向があります。イベントは生理学的圧力低下を伴い、それは可能な治療的調整または妊娠後期までの同じ停止さえも必要とします。
最大のリスクは、妊娠によって誘発された高血圧に以前の高血圧が追加されたときに発生します。その原因は、胎盤の低灌流、腎機能の低下、血管痙攣および血中濃度に見られます。
「妊娠高血圧症に関連する最も深刻な臨床像の1つは、いわゆるHELLP症候群であり、それを特徴付ける徴候と症状の頭字語です。
- 溶血(溶血);
- 肝酵素の上昇;
- 血小板の値の減少(低血小板)。
要約すると、妊娠中の高血圧は、4つの異なる形態で存在する可能性があります。
- 慢性の既存の高血圧
- 妊娠性高血圧
- 子癇前症/子癇前症
- 慢性高血圧+子癇前症
妊娠中の高血圧のリスク
高血圧は、すべての妊娠の約6〜8%で発生し、胎児の成長停止、ならびに胎児および新生児の罹患率と死亡率に大きく寄与します。
特に西洋社会では、妊娠中の高血圧は、血栓塞栓症に続く妊産婦死亡の2番目の原因であり、妊娠中のすべての死因の約15%を占めています。実際、妊娠中の高血圧は、致命的な潜在的な合併症の素因があります。なので:
- 胎盤の剥離;
- 播種性血管内凝固症候群;
- L "脳出血;
- L "肝臓と腎不全。
妊娠中の高血圧の治療と予防
参照:妊娠性高血圧の治療のための薬
前の段落から浮かび上がった絵はかなり気がかりです。ただし、リスクの増加について言えば、必ずしも高い確率を意味するわけではありません。実際、妊娠中の高血圧は適切な薬物療法によって制御できますが、一連の予防措置を実施して、障害を早期に発見して治療することが不可欠です。
治療法の選択は、妊娠高血圧症の種類とその重症度に関連して異なります。状態が慢性的である場合、したがって既存のもの:
- 拡張血圧が90〜99 mmHgの場合、治療は本質的に行動的であるため、体重の制御または軽減、食事中のナトリウムの適度な摂取、飲酒、喫煙、激しい運動の控えを目的としています。母親と胎児のリスクは非常に低いです。
- 拡張圧が100mmHg以上の場合、治療は薬理学的であり、アルファメチルドパ、ニフェジピン、クロニジン、ラベタロールなどの薬物の使用に基づいています。この場合も、母親と胎児のリスクは低いですが、増加します。すべてが高血圧現象の範囲を「増加」させます。
注意:軽度の形態では、妊娠の最初の学期中に発生する生理学的圧力低下は、降圧薬を減らす可能性をもたらし、時には中断する可能性があります。その後、妊娠の最後の2、3か月で再開されます。 。
高血圧の治療に使用されるいくつかの薬は妊娠中に禁忌です。したがって、慢性高血圧に苦しむ出産可能年齢の女性は、ACE阻害薬、利尿薬、サルタンの使用に関連する危険性を考慮する必要があります(妊娠を続けようとしている場合は避けてください)。
子癇前症の存在下では、治療はより複雑になり、患者の注意深い管理、安静による入院の可能性、および出産のタイミングの注意深い監視を提供するようになります。このイベントは、胎児の苦痛のエピソードや母体の状態の悪化に直面して真剣に受け止めなければなりません。新生児の合併症は、母体の合併症を制限するために、非常に早い時期に出産を予測する必要性に主に関連しています。
全国高血圧教育プログラムは、最低血圧が100〜105mmHg以上のときに降圧療法を開始することを推奨しています。一方、世界保健機関は、母親を脳卒中や子癇のリスクから保護するために、血圧が170/110 mmHg前後になると血圧を下げることを推奨しています。最後に、他の専門家の場合、PADは90〜 100mmHg。
硫酸マグネシウムは、子癇の予防と治療に最適な治療法です。
注意:妊娠中に高血圧に苦しんでいる女性は、年齢が上がるにつれて再び高血圧になるリスクが高くなります。したがって、このテストに対する陽性は、いくつかの点でスクリーニングと見なされる可能性があるため、定期的に血圧をチェックし(妊娠終了後も)、心血管リスクを抑えるために必要なすべての健康的な行動習慣を実行するように警告します(健康的な体重の達成と維持、喫煙と薬物の控え、飲酒の適度、定期的な身体活動、毎日のストレスの最適な管理とバランスの取れた食事)。