一般性
脊髄くも膜下麻酔は、脊髄のくも膜下腔に麻酔薬と鎮痛薬を注射することを特徴とする局所麻酔技術です。
その目的は、腰と両下肢に沿った痛みを和らげることです。

脊髄くも膜下麻酔は通常、局所および全身麻酔の専門医、つまり麻酔科医によって行われます。
脊髄くも膜下麻酔は、患者が眠りにつくことを伴わない安全で効果的な方法です。
脊髄の簡単なレビュー
脊髄は、脳とともに、人間の神経系全体の最も重要な部分である、いわゆる中枢神経系(CNS)を構成する2つの主要な構成要素の1つを表しています。
脊髄は脊柱内にあり、脊椎と呼ばれる33〜34個の骨が重なった骨構造です。各椎骨には、脊椎穴または椎骨穴と呼ばれる穴があります。これらを合わせると、各椎骨の穴が長くなります。運河、いわゆる脊髄運河、その中で脊髄が発生します。
脊髄と脊柱管の内壁の間に介在する、一般的に髄膜と呼ばれる保護機能を備えた3つの重なり合う膜があります。最も外側のメニンクスは硬膜です。中央の髄膜はくも膜であり、最後に、最も内側の髄膜は軟膜です。
脊髄くも膜下麻酔とは何ですか?
脊髄くも膜下麻酔は局所麻酔の一種であり、脊髄のくも膜下腔にある脊柱管に麻酔薬と鎮痛薬を注射します。

脊髄のくも膜下腔は、くも膜と呼ばれる髄液と軟膜と呼ばれる髄液の間の脳脊髄液(または脳脊髄液またはCSF)で満たされた空間です。
誰がそれを取り、それがどこにあるか
ほとんどの麻酔技術と同様に、脊髄くも膜下麻酔は専門医である麻酔科医の責任です。
一般的に、その実現は病院の設定、通常は手術室で行われます。
硬膜外麻酔とは異なりますか?
多くの人が信じていることにもかかわらず、脊髄くも膜下麻酔と硬膜外(または単に硬膜外)麻酔は、2つの異なるタイプの局所麻酔です。
硬膜外麻酔の場合、麻酔科医は麻酔薬と鎮痛薬をいわゆる硬膜外腔に注入します。
硬膜上腔は、脊髄の硬膜の外面と脊柱管の内骨壁との間の空間であり、椎骨の穴によって形成されます。
硬膜上腔には、リンパ管、脊髄神経根、疎性結合組織、脂肪組織、小動脈、静脈叢のネットワークがあります。


用途
一般に、「局所麻酔の目的は、患者を眠らせることなく、人体の特定の解剖学的領域の痛みを伴う感覚をキャンセルすることです」。
「脊髄くも膜下麻酔の特定のケースでは、後者の目的」は、腰とすべての下肢に沿った痛みに対する感受性を排除することです。
この必要な前提の後、彼らが引き起こす痛みのために、一般的に「脊髄くも膜下麻酔」の使用を必要とする医学的状況は次のとおりです。
- 股関節、膝、大腿骨、脚の骨(脛骨と腓骨)の整形外科手術
- 股関節プロテーゼと膝プロテーゼの介入。
- 鼠径ヘルニアおよび心窩部ヘルニアに対する外科的介入。
- 帝王切開。
- 腹部大動脈瘤の修復のための血管内治療。
- 下肢の血管手術。
- 痔核切除術の外科手術。
- 静脈瘤の外科的治療。
- TURP介入(経尿道的前立腺切除術)。
- 膀胱と生殖器の手術。
- 子宮摘出術の手術。
好奇心
全身に広がる痛みを和らげ、患者が眠りにつくことは、いわゆる全身麻酔の特権です。
準備
準備段階に関しては、脊髄くも膜下麻酔の実施では、処置の日に、患者が固形食品から少なくとも6〜8時間絶食し、液体から少なくとも2〜3時間絶食している必要があります。
手順
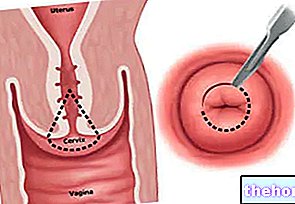
脊髄くも膜下麻酔を正しく行うための最初のステップでは、患者が病院のベッドに座った後、くも膜下腔に麻酔薬と鎮痛剤を注射できるように背中を向ける姿勢をとる必要があります。くも膜下腔に到達することは可能です。スペース、薬理学的注入のための器具を使用して、2つあります:
- 座位、背中を前に曲げた状態。
- 横臥で膝を曲げた姿勢。
これらの2つの体の位置は、麻酔科医が麻酔薬と鎮痛薬を注入しなければならない椎骨間のスペースを「開く」ため、注射ツールの挿入に有利です。
薬理学的注入用の器具の配置に専念するフェーズは、3つの瞬間で構成されます。
- 注射点の滅菌麻酔科医は、関心のある領域の滅菌溶液に浸した小さな布または綿片をこすることによって滅菌を提供します。
- 脊柱管への挿入、皮膚の穿孔による針カニューレ。一般的な針カニューレは中程度のサイズの中空針であり、「薬の注入。
- 針カニューレ内に小さなプラスチックチューブ(いわゆる脊椎カテーテル)を導入し、くも膜下腔に配置します。脊椎カテーテルは、麻酔薬と鎮痛薬を注入するための器具です。
麻酔科医は、脊椎カテーテルが適切に配置された後にのみ薬物注射を開始します。
一般に、薬理学的注入の開始から数分後、麻酔科医は患者に対する麻酔薬の効果をテストして、すべてが正しく進行しているかどうかを確認します。
麻酔の効果を評価するための古典的なテストは、麻酔された領域にコールドスプレー溶液をスプレーし、患者に感覚の説明を求めることです。
薬理学的注入が不要になると(たとえば帝王切開の終わりに)、麻酔科医は麻酔薬と鎮痛薬の投与を中断し、最初に脊椎カテーテルを取り外し、次に針カニューレを取り外します。
注射の正確なポイントはありますか?
脊椎麻酔中、脊椎カテーテルを導入するための針カニューレの挿入は、第2腰椎以下のレベルで行われます。
より高い位置で挿入を行うことにより、麻酔科医は針カニューレで脊髄を刺したりつまんだりする可能性が高くなり、損傷を引き起こします。
「脊髄くも膜下麻酔」の感覚と典型的な効果
麻酔科医が針カニューレまたは脊椎カテーテルを挿入すると、患者は挿入領域にわずかな不快感を感じることがあります。
状況によっては、脊髄カテーテルの配置が感電に似た感覚を引き起こす可能性さえあります。これは、プラスチックチューブが脊髄神経(または末梢神経)の根に触れたときに発生します。
通常、麻酔薬や鎮痛薬の注射を開始した直後に、患者は腰と両下肢に沿って温かいしびれ感を感じ始めます。さらに、彼は脚が徐々に重くなり、困難になると感じます。移動します。
通常、脊髄くも膜下麻酔に使用される薬の最大の効果は、投与後すでに5〜10分で顕著です。
麻酔薬は膀胱の過敏症を無効にする可能性が高いです。このことから、膀胱がいっぱいで排尿する必要がある場合、患者は「感じる」ことができないということになります。
痛みを伴う感覚を遮断する上で、麻酔薬の投与量はどのくらい重要ですか?
患者に注射される麻酔薬の投与量が多いほど、痛みに対する鈍感度が高くなります。
したがって、投与される麻酔薬の投与量と、痛みに関連する感覚信号の遮断との間には直接的な相関関係があります。
効果の持続時間
脊髄くも膜下麻酔の効果は、麻酔科医が麻酔薬と鎮痛薬を投与している限り持続します。
投与終了後、下肢のしびれ感、痛みへの鈍感、脚の重さなどが徐々に薄れ始め、完全に消失します。
通常、患者は状況が正常に戻るまで1〜3時間待たなければなりません。
しびれ感の消失、痛みへの鈍感、脚の重さの消失と並行して、膀胱感受性の漸進的な回復も起こります。
脊髄くも膜下麻酔と硬膜外麻酔の主な違い:
- 「脊髄くも膜下麻酔は、硬膜外麻酔と同じ麻酔効果と鎮痛効果をもたらしますが、薬物投与率は低くなります(「脊髄くも膜下麻酔1.5〜3.5ミリリットルは「硬膜外10〜20ミリリットル」に相当します)。
- 「脊髄くも膜下麻酔」の効果は、「硬膜外麻酔」の効果よりも早く現れます。
- 脊髄くも膜下麻酔の注射が第2腰椎の下でのみ行うことができる場合、硬膜外注射は脊椎の任意のセクション(頸椎、胸椎、腰椎、または仙骨)で行うことができます。
- 硬膜外麻酔の場合、薬理学的注射用のプラスチックチューブを配置する手順は簡単です。
「脊髄くも膜下麻酔後
脊髄くも膜下麻酔後、患者は座位または横臥の姿勢で短時間休む必要があります。通常、これは数時間続く休息です。
この間、医療スタッフは患者に最大限の支援を提供し、定期的に患者のバイタルパラメータ(血圧、心拍数、体温など)を監視します。
針カニューレの挿入時に患者が痛みを感じる場合、医師はパラセタモールなどの鎮痛剤の投与に頼ることがあります。
使用した薬
脊髄くも膜下麻酔に使用される典型的な麻酔薬は、ブピバカイン(最も一般的)、テトラカイン、プロカイン、ロピバカイン、レボブピバカイン、リドカイン、プリロカインです。
ただし、最も一般的な鎮痛薬は、フェンタニル、スフェンタニルです。
リスクと合併症
脊髄くも膜下麻酔は安全な局所麻酔技術であり、一般的に合併症を引き起こすことはめったにありません。
「脊髄くも膜下麻酔の最も一般的な副作用は次のとおりです。
- 低血圧。低血圧は、脊髄くも膜下麻酔の最も頻繁な副作用です。それを誘発するのは麻酔薬であり、痛みを調節する神経終末を「遮断」することに加えて、血管の神経終末も「遮断」します。
- かゆみを伴う皮膚。それは麻酔薬と鎮痛薬の組み合わせから生じる可能性があります。
- 尿閉。膀胱を自発的または完全に空にすることができないことです。この合併症は、麻酔薬によって誘発される膀胱感受性の障害の影響の可能性があります。
- ひどい頭痛。脊髄くも膜下麻酔による頭痛は、麻酔科医が誤って脊髄の硬膜を刺したときに現れ、ほとんど損傷を与えません。
これは、200〜300回の脊髄くも膜下麻酔ごとに約1回発生する合併症です。 - 針カニューレまたは脊椎カテーテルを挿入するときの厄介な痛み。
- 脊柱管における血腫の形成。これは脊柱管内の血液の集まりであり、場合によっては、近くにある脊髄神経の根を圧迫する可能性があります。末梢神経根の圧迫の存在は、神経障害の発症につながります。
- 「注射部位感染症」の発症。脊髄くも膜下麻酔を必要とした手術の数週間後に発症する可能性のある合併症です。
脊髄硬膜外膿瘍は、そのような感染症に起因する可能性があります。脊髄硬膜外膿瘍は、末梢神経根に神経学的損傷を引き起こす可能性があるため、危険です。
このような神経学的損傷は、下肢の運動能力を損なう可能性があります(対麻痺)。
より珍しい合併症に関しては、これらは主に以下で構成されています:
- 使用した麻酔薬または鎮痛薬に対するアレルギー反応。これは、患者に呼吸困難の出現を引き起こす可能性があります。
- これらが脊髄神経根であるかどうかにかかわらず、骨髄の神経成分への永続的な損傷。このまれな合併症は、脊髄くも膜下麻酔を伴う5万回の手術ごとに1回発生します。
- 心停止。患者の一般的な健康状態が悪い場合、心停止が発生する可能性が高くなります。
禁忌
医師は、次の場合に脊髄くも膜下麻酔を手術不能と見なします。
- 患者は「注射部位に感染」し、次に腰椎レベルに感染します。
- 患者は、出血の素因となる先天性凝固疾患に苦しんでいます。最もよく知られている先天性凝固疾患の1つは血友病です。
- 患者はワルファリンなどの抗凝固薬を服用しています。このタイプの摂取は出血の素因となります。
- 患者は、脊髄の奇形による神経学的問題に苦しんでいます。脊髄の最もよく知られている奇形の1つは二分脊椎です。
- 患者は、いくつかの重度の脊椎変形または重度の脊椎関節炎を患っています。
結果
麻酔科医と外科医によると、脊髄くも膜下麻酔は効果的で信頼性の高い局所麻酔技術です。

.jpg)





.jpg)