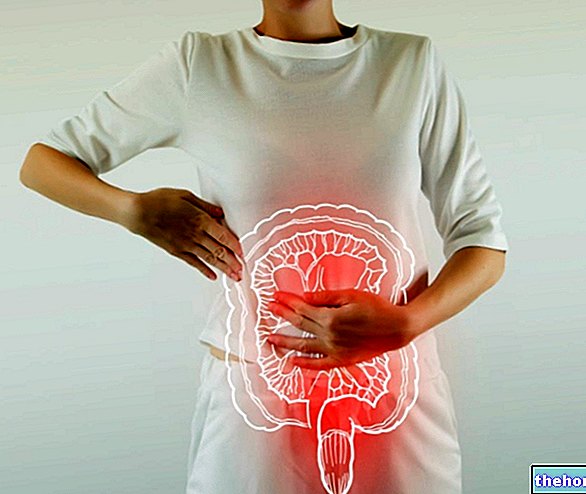
結腸内視鏡検査は、大腸(特に結腸)の内壁を直視することを目的とした診断手順です。
実行
検査中、コロノスコープと呼ばれる小さな柔軟なプローブが使用され、頂点にカメラと光源が装備されています。
特別に潤滑されたこのプローブは、肛門に挿入され、直腸と大腸の他の部分でゆっくりと上昇し、シグマ、下行結腸、横行結腸、上行結腸、盲目結腸の順に出会う(下図を参照)。 );回腸と呼ばれる小腸の最後の部分に到達すると、結腸鏡は同等の繊細さで引き抜かれます。

カメラのおかげで、結腸内視鏡検査中に、医師は、機器によって特別な画面に送信された画像を観察することによって、結腸の健康状態を評価することができます。
結腸粘膜のより良い視覚化を確実にするために、結腸内視鏡検査の間、結腸鏡を通して二酸化炭素を吹き込むことによって得られる腸壁を弛緩させることが必要である。これは、患者にいくらかの不快感を引き起こす可能性があります。

手術中、患者は左側に横臥したままですが、医師に小さな動きをさせることができます。
大腸内視鏡検査を開始する前に、通常、鎮痛剤と精神安定剤を投与して、検査をより快適にし、不快な感覚を軽減します。
全体として、調査には約30〜40分かかります。
それはなんのためですか?
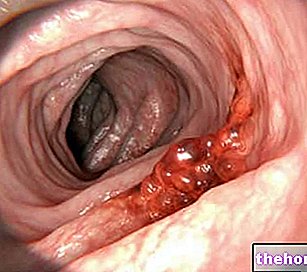
結腸内視鏡検査の主な用途は、病変、潰瘍、閉塞、腫瘍、またはポリープを特定するために、結腸粘膜の健康状態を調査することです。
インターベンショナル結腸内視鏡検査
ビデオカメラとして機能し、空気を吹き込むことに加えて、結腸鏡は、必要に応じて、結腸の壁を水で洗浄したり、腸の内容物を吸引したり、組織サンプルを採取したりポリープを除去したりする手術器具の媒体として機能します。
したがって、結腸内視鏡検査は診断目的だけでなく、生検や治療的介入を行うためにも使用できます。この場合、私たちは介入的結腸内視鏡検査について話します。
結腸内視鏡検査に関する洞察
適応症
結腸内視鏡検査は、本質的に2つの主要な応用分野を認識しています。それは、結腸がんのスクリーニングと、腸の徴候や症状が存在する場合の診断要素の検索です。
大腸内視鏡検査と結腸がん
検査は、結腸がん検診の第1レベルまたは第2レベルの調査として実施できます。年齢を超えて主要な危険因子がない集団については、ガイドラインでは、58〜60歳の間に結腸鏡検査またはS状結腸鏡検査を実施し、10年ごとに繰り返すことを推奨しています。 2つの検査は同じ方法論の原則に基づいていますが、S状結腸鏡検査は結腸の最後の部分の内視鏡検査に限定されているという違いがあります。その主な欠点は、腺腫性ポリープと腫瘍の半分弱が上部の特徴は、一方で、より侵襲性が低く、患者をより低いリスクにさらすという重要な利点を示します。一方、結腸内視鏡検査は、結腸のスクリーニングの「ゴールドスタンダード」と見なされていますが、癌は、より退屈な準備とより長い実行時間を必要とし、1000回の検査のうち2〜3例で発生する可能性のある負の副作用(腸の穿孔や出血など)のリスクが高くなります。このため、中低リスクの人々では、結腸鏡検査は主に、S状結腸鏡検査によって便またはポリープの潜血を検出した後の第2レベルの調査として使用されます。
結腸ポリポーシスやこの癌や他の形態の癌に精通しているなど、他の危険因子が存在する場合、医師は5年または10年ごとに40/50歳から開始する第1レベルの調査として結腸内視鏡検査を行うことを推奨する場合があります。
腸疾患の大腸内視鏡検査と診断
結腸直腸癌のスクリーニングに加えて、結腸鏡検査は通常、腹痛、直腸出血、慢性便秘または下痢、アルボの頻繁な変化(便秘の期間と下痢のエピソードが交互に起こる)、未知の貧血鉄欠乏などの症状の原因を調査するために使用されます起源、しぶり(糞便の不完全な排出の感覚)、リボン状の排泄物の放出、および糞便中の粘液の豊富な存在これらの症状の多くは、癌性の結腸直腸癌にも起因します。
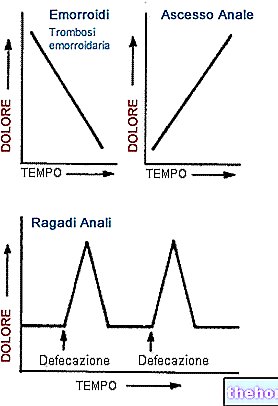
大腸内視鏡検査は痛みを伴いますか?
多くの人々は、特に特定の診断手順に関連する恥ずかしさのために、この考えに消極的ですが、結腸内視鏡検査は通常、十分に許容されます。検査が非常に煩わしいことは間違いありませんが、鎮痛剤と精神安定剤の作用は、一般的に、不快な感覚を大幅に軽減することができます。結腸鏡を動かしたり、空気を吹き込むために使用したりすると、患者は軽度の腹部のけいれんや避難の衝動を経験する可能性があります。通常、生検は無痛です。しかし、検査の「不快感」は、「オペレーターのスキル」と結腸の解剖学的構造に大きく影響されます。
これらの問題はすべて、標準的な手順よりもわずかに効果が低い代替手法によって克服されます。仮想結腸内視鏡検査について話しているのですが、これは前の結腸内視鏡検査とは異なり、患者の外に保管された特別な放射線機器を使用するため、プローブの挿入や鎮静剤の使用を必要としません。それにもかかわらず、仮想結腸内視鏡検査には、見つかったポリープの生検または切除に介入できないという大きな制限があります。
リスクと副作用
結腸内視鏡検査はリスクの低い診断テストです。主要な合併症は、統計的に1,000例中約3例で発生し、次の原因で発生する可能性があります。
- 検査中に使用された鎮静剤、
- 結腸の偶発的な穿孔
- ポリープまたはその他の異常組織の除去後の出血。
これらの中で、最も深刻な合併症(2,000例中1例未満)は結腸穿孔であり、これには即時の大手術が必要です。
代わりに、結腸内視鏡検査中にすでに焼灼することで失血を止めることができます。最初の検査の翌日に出血が自然に止まることなく発生した場合は、この目的のために繰り返す必要があります。
他の合併症は、心臓病患者などのリスクのある人々に対する鎮静薬の効果に関連しています。
禁忌
結腸内視鏡検査は、急性憩室炎、中毒性巨大結腸症の場合、および腸穿孔のリスクに対する感受性が高いため、腸のこの部分の手術からの回復には推奨されません。
大腸内視鏡検査後
大腸内視鏡検査の最後に、30〜120分の入院が必要になる場合があります。これにより、使用する鎮静剤の効果が弱まります。このため、一般的には、助手の会社の予約に行き、休憩することをお勧めします。その日の残りの時間(使用される薬は眠気や疲労を引き起こす可能性があります。したがって、車両の運転は強くお勧めしません。また、「注意深い警戒」を必要とする他の活動への関与もお勧めしません)。
大腸内視鏡検査中に空気が吹き込まれるため、鼓腸と膨満感は試験終了時に非常に一般的な問題です。栄養に関しては、一日の残りの時間は、軽くて消化しやすい食品が優先されます。
特に生検またはポリープ切除術を受けている患者では、結腸内視鏡検査後の最初の排便に関連して肛門からのわずかな失血が非常に正常であるとしても、繰り返される失血は即時の医療相談を正当化します。翌日、腹痛や高熱が出た場合も同様です。
「大腸内視鏡検査」に関する他の記事
- 結腸内視鏡検査の準備
- 大腸内視鏡ダイエット
- ハーブによる結腸内視鏡検査の準備
- 大腸内視鏡検査後の食事
- 仮想結腸内視鏡検査
結腸内視鏡検査-ビデオ:それを実行する方法と時期
ビデオの再生に問題がありますか? YouTubeからビデオをリロードします。
- ビデオページに移動します
- ウェルネスデスティネーションに移動
- YouTubeでビデオを見る






.jpg)

-cos-come-si-calcola-a-cosa-serve.jpg)