
全体として、その結果、血液が酸素を運ぶ能力が低下し、貧血の特徴的な症状(倦怠感、脱力感、蒼白、めまいなど)が生じます。
低色素性貧血にはいくつかの原因がありますが、より一般的には、鉄欠乏症、サラセミア、慢性疾患(セリアック病、感染症、膠原病、新生物など)が原因です。
低色素性貧血は、簡単な血液検査で診断できます。CBCと平均赤血球容積(MCHC)ヘモグロビン含有量の評価は、淡い赤血球の存在を検出するのに特に役立ちます。
治療には、鉄分とビタミンCのサプリメント、食事療法の変更、多かれ少なかれ再発性の輸血など、いくつかのアプローチが含まれます。治療的介入が必要ない場合もあります。
(Hb)年齢と性別について、通常の参照値よりも低い。赤血球の赤色は、このタンパク質に正確に依存します。Hbは、血球の体積に比例して色素沈着をもたらします。ヘモグロビンは、実際には、着色された色素と組み合わされたタンパク質であるクロモタンパク質です。
ヘモグロビンの役割
ヘモグロビン(Hb)は、赤血球に含まれるタンパク質で、体のさまざまな部分への酸素の輸送に特化しています。健康な成人では、その濃度が12 g / dlを超えてはなりません。 "ヘモグロビンは、赤血球の濃度に関連しています。血流中の細胞は、貧血を特徴付ける症状を引き起こします。
低色素性貧血:臨床的定義
実験室では、「平均赤血球ヘモグロビン(MCH:赤血球中の酸素運搬ヘモグロビンの平均量)および/または平均赤血球ヘモグロビン濃度(MCHC:はヘモグロビンの平均パーセンテージの計算)を測定することによって色を評価できます。これらの2つのパラメーターの中で、低色素症の定義では、MCHCが最良と見なされます。これは、単一の赤血球内のHbの濃度と一致するため、色の表示は赤血球のサイズに関連しています。セル。
臨床的に、成人では、低色素性貧血は以下の値の発見によって定義されます:
- MCH:27〜33ピコグラム/セルの通常の基準範囲を下回っています。
- MCHC:33〜36 g / dLの通常の基準範囲を下回っています。
低色素性貧血は、小さな(小球性)赤血球の存在に関連していることが多く、小球性貧血のカテゴリーと実質的に重複しています。
低色素性貧血:赤血球の特徴
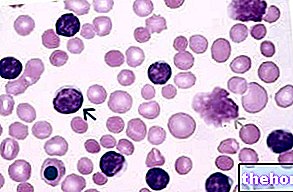
通常、赤血球はより軽い「中央領域」を持ち、同じ細胞内のヘモグロビンが減少した場合、より広範囲になります。
末梢血塗抹標本とそれに続く顕微鏡観察では、低色素性貧血の存在下で、赤血球の中央部分の透けて見えるものが明らかであり、それはより薄い色で現れる。
サラセミアですが、低色素性赤血球は、鉄芽球性貧血、炎症状態、慢性疾患の存在下でも見られます。
この状態の主な病因メカニズムは、「例えば、1つまたは複数のグロビン鎖の合成不足によるサラセミア症候群で発生するような、ヘモグロビンの合成の変化」です。
場合によっては、赤血球形成を妨げる遺伝子変異の存在、つまり血球の形成により、赤血球がより透明になることがあります。この場合、遺伝性低色素性貧血について説明します。
低色素性貧血:主な原因は何ですか?
低色素性貧血は、さまざまな状態や病気によって引き起こされる可能性があります。主なものは次のとおりです。
- 慢性的な鉄欠乏症:
- 低鉄摂取量;
- 鉄吸収の減少;
- 過度の鉄損。
- サラセミア(ヘモグロビンを構成する鎖に関する血液の遺伝的変化);
- 炎症と慢性疾患:
- 慢性炎症性疾患(例、関節リウマチ、クローン病など);
- さまざまな種類の新生物およびリンパ腫;
- 感染症(鉤虫、結核、マラリアなど);
- 糖尿病;
- 心不全;
- COPD;
- 腎不全;
- 肝疾患;
- 甲状腺機能低下症;
- 鉛中毒(ヘム合成の阻害を引き起こす物質);
- ビタミンB6(ピリドキシン)欠乏症;
まれに、次の理由で低色素性貧血が発生する可能性があります。
- いくつかの薬の副作用;
- 潰瘍または他の状態によって引き起こされる重度の腸または胃の出血;
- 痔核からの出血;
- 銅中毒。
低色素性貧血のよりまれな形態は、先天性鉄芽球性貧血(ヘム合成の不足による)および赤血球生成性ポルフィリン症です。
またはそれは肉体的な努力の間にのみそれ自身の兆候を与えます。
原因に応じて、低色素性貧血は、症状と実験室分析で見つかった値の両方で特定の特性を想定しています。
低色素性貧血の症状は何ですか?
一般に、症状は低色素性貧血の重症度と発症速度によって異なりますが、この病的状態は、症状が現れる前に、簡単な定期的な血液検査によって特定される場合があります。
ほとんどの場合、低色素性貧血には次の症状があります。
- 蒼白(顔の高さで強調);
- 運動不耐性、早期倦怠感、筋力低下および倦怠感;
- もろい爪と髪
- 食欲不振(食欲不振);
- 頭痛;
- 呼吸困難;
- めまい;
- Accelerated Beats
- 舌で燃える;
- 口渇;
- 腹痛
- 運動中の下肢の痛みを伴うけいれん。
知ってた…
過去には、低色素性貧血は、患者の皮膚が時々受ける日陰のために「白化」または「緑の病気」と呼ばれていました。
これらの症状に加えて、より重度の低色素性貧血では以下が発生する可能性があります。
- 失神
- 動悸;
- 錯乱;
- 弱くて速い脈拍;
- 喘鳴と急速な呼吸;
- 胸痛;
- 喉の渇きの増加
- 黄疸
- 失血と出血傾向
- 微熱の再発性発作;
- 下痢;
- 過敏性;
- 無月経;
- 腹部の進行性膨満(脾腫および肝腫大に続発する)。
したがって、低色素性貧血のより良い特性評価のために、以下の血液検査を実施することが有用です。
- 全血球計算:
- 赤血球数(RBC):赤血球数は、低色素性貧血では一般的に減少しますが、必ずしも減少するわけではありません。
- 赤血球指数:赤血球のサイズ(正球性、小球性または大球性貧血)および赤血球に含まれるHbの量(正色素性または低色素性貧血)に関する有用な情報を提供します。主なものは次のとおりです。平均赤血球容積(MCV、赤血球の平均サイズを示します)、平均赤血球ヘモグロビン(MCH)、平均赤血球ヘモグロビン濃度(MCHC、単一の赤血球内のヘモグロビン濃度と一致)。
- 網状赤血球の数:末梢血に存在する若い(未成熟)赤血球の数を定量化します。
- 血小板、白血球および白血球の処方;
- ヘマトクリット値(Hct):赤血球で構成される血液の総量のパーセンテージ。
- 血中のヘモグロビン(Hb)の量;
- 赤血球のサイズの変動性(赤血球分布の範囲、RDW)。
- 赤血球の形態、より一般的には末梢血塗抹標本の顕微鏡検査。
- シデレミア、TIBCおよび血清フェリチン;
- ビリルビンとLDH;
- C反応性タンパク質を含む炎症指数。
これらのパラメータに異常があると、赤血球に異常があることを検査室のスタッフに警告することができます。血液サンプルは、低色素性貧血の原因を特定するためにさらに検査を受ける場合があります。まれに、骨髄サンプルが必要になる場合があります。
ヘモグロビン値の低下とヘマトクリット値の低下(総血液量に占める赤血球の割合)は、貧血の疑いを裏付けています。定義上、低色素性貧血は、平均赤血球ヘモグロビン(MCH)含有量が27 pg未満であり、MCHCが通常の基準範囲である33〜36 g / dLを下回ることを特徴としています。
低色素性赤血球はしばしば小球性、つまり通常よりも小さいです。この場合、低色素性小球性貧血について話します。
血液検査から、シデレミアが低い場合、低色素性貧血はおそらく鉄欠乏に依存しているか、慢性疾患に続発しています。
また、鉄芽球性貧血の種類によっては先天性であるため、治癒することはできません。
鉄欠乏性低色素性貧血
鉄欠乏症の形態は、食事療法を変更し、鉄分サプリメントを経口(または患者が症状があり臨床像が重症の場合は静脈内)およびビタミンC(鉄を吸収する体の能力を高めます)。
低色素性貧血:他の病気に依存する場合
一方、低色素性貧血が腎不全、甲状腺機能低下症、肝疾患などの他の疾患に関連している場合、症状の改善を観察するために、主な原因に特に介入する必要があります。
遺伝性低色素性貧血
サラセミアやある種の鉄芽球性貧血などのある種の病状は先天性および遺伝性であるため、利用できる治療法はありませんが、支持療法と対症療法があります。
その他の治療的介入
ヘモグロビンが危険なほど低いレベルに低下した場合、輸血は一時的に酸素運搬能力を高め、赤血球の不足を補うのに役立ちます。輸血療法は、鉄の蓄積を避けるために、キレート剤の摂取と関連している可能性があります。
低色素性貧血の治療には、以下も含まれます。
- 脾臓摘出術、病気が重度の貧血または脾腫を引き起こす場合
- 互換性のあるドナーからの骨髄または幹細胞移植。
特定の治療法に加えて、定期的な身体活動と食生活の変化は非常に重要です。
特に、次のような場合に役立ちます。
- 骨粗鬆症(貧血に関連することが多い病気)のリスクがあるため、カルシウムとビタミンDが豊富な食品を摂取してください。
- 葉酸サプリメントを服用してください(赤血球の生成を増やすため)。


-cosa-significa-quando-preoccuparsi.jpg)
















.jpg)
