意味
子宮炎は、通常、出生後最初の7〜14日以内に発生する子宮の一般的な炎症です。「子宮炎」という用語は、一般的で近似的すぎるため、現在では廃止されています。これまで、感染過程を示すには、女性の子宮では、「骨盤内炎症性疾患」について話すことを好みますが、「子宮炎」は獣医学の分野でより一般的に使用されます。
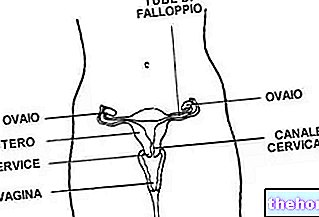
メトリットの分類
病理の正確な位置に基づいて、子宮炎のいくつかの変種が区別されます:
- 子宮内膜炎:子宮内膜、子宮腔を内部で裏打ちする粘膜に影響を与える炎症過程
- 子宮筋層:子宮内膜と視野検査の間の筋層である子宮筋層の炎症
- 子宮周囲炎:周囲の炎症、体と底だけで子宮を外部から覆う漿液性チュニック
- 子宮頸管炎:子宮頸部(子宮頸部)が関与する炎症過程
- 卵巣炎:卵巣の炎症

原因
Metritisは、「ほぼ独占的に感染性の起源です。ほとんどの場合、」子宮の炎症は、性感染症の病原体によって持続される細菌性傷害に関連しています。
最も関与する病原体は次のとおりです。
- 大腸菌
- クラミジア・トラコマチス
- ナイセリア淋菌
- マイコプラズマ・ホミニス
多くの場合、子宮炎は「複数の細菌が関与する多菌感染症」の結果です。
ごくまれに、虫垂炎や結核などの性器外感染症の発現が子宮炎になります。
好奇心
経口避妊薬は性感染症にかかる可能性を制限するものではありませんが、定期的に使用することで性感染症のリスクを最小限に抑えることができます。実際、エストロゲン-プロゲストゲンピルは子宮頸管粘液の粘度を上昇させ、それにより上部生殖管に沿った細菌の上昇を妨げます。そうでなければ、出産や妊娠中絶は子宮への細菌の侵入を助長し、子宮炎の可能性を高めます。
出産または自発的な中絶の後、子宮炎にかかるリスクが高まります。子宮内の流産または胎盤の残留物の保持も、子宮炎の危険因子となる可能性があります。
同様に、IUDなどの埋め込み型避妊法を使用すると、細菌がここに潜む傾向があるため、細菌感染を促進する可能性があります。
子宮炎のその他の考えられる素因は次のとおりです。
- 性的活動の早期発症(生物学的防御はまだ完全には形成されていません)
- 有給の関係と売春
- 個人の衛生状態が悪いまたは過度である
- 性感染症の既往歴
- 失敗した診断/手術手順(例、子宮鏡検査、子宮卵管造影)
- 麻薬中毒
症状
臨床的には、子宮炎は下腹部と骨盤の痛みによって現れ、悪臭と化膿性の膣分泌物(ロイコキサントレア)に関連しています。上記の症状に加えて、子宮炎の臨床像は、脱力感、性交時の痛み(性交疼痛症)、軽度の発熱/高熱、食欲不振、月経過多、腰痛、しみ、嘔吐によって完成します。
子宮炎は迅速な医学的介入を必要とします。子宮の炎症は、無視されたり治療されなかったりすると、子宮外妊娠、急性骨盤痛、卵管の膿瘍など、さまざまな壊滅的な結果を引き起こす可能性があります。上記のすべての合併症は不妊症につながる可能性があります。
非常にまれですが、子宮炎が無症状で発症する可能性があります。これはによって引き起こされる子宮感染症の場合です クラミジア・トラコマチス。そのような状況では、進行中の感染に気づいていない女性は、深刻な合併症さえも経験します。
診断と治療
取り返しのつかない結果のリスクを最小限に抑えるために、子宮炎の疑いがある場合は診断調査が必要です。下腹部の痛みと悪臭を放つ膣分泌物は、女性生殖器の感染症の大部分で非常に再発する2つの症状です。したがって、引き金となる原因を追跡するには、婦人科検査が必要です。
推定される子宮炎を確認または否定するための最も認定された診断テストは次のとおりです。
- 子宮頸膣分泌物の培養検査(薬剤感受性試験による膣スワブ)
- 子宮内膜生検
- 掻爬術
- 骨盤超音波
- ESRとPCR
- パートナーの尿道スワブ(必要な場合)
子宮炎を確認した後、抗生物質のみの治療を進めます。
感染症がまだ始まったばかりの最初の症状から治療を開始する限り、子宮炎の治療は非常に簡単です。子宮炎の治療に使用される抗生物質(マクロライド、テトラサイクリン、キノロン、リンコサミド、ペニシリン)は通常投与されます。静脈内治療の期間は通常1〜2週間です。
抗生物質療法の全期間中、性交を完全に控えることをお勧めします
抗菌治療に加えて、子宮炎を患っている患者は、鎮痛薬を服用して痛みとプロバイオティクスを覆い隠し、病気によって変化する免疫防御を強化することができます。