多くの場合、特定の種類の薬の結果であるスティーブンス・ジョンソン症候群は、感染症やその他の要因によって引き起こされることがあります。
皮膚の剥離は、問題の症候群の特徴的な症状の1つです。その発達を経験する患者は通常入院し、必要な支持療法と治療を受けます。症候群が薬物によって引き起こされている場合は、それらの摂取を直ちに停止する必要があります。
迅速に診断されれば、一般的に予後は良好です。
そして粘膜(壊死)その結果は非常に深刻になる可能性があります。
スティーブンス・ジョンソン症候群の年間発生率は約1-5 / 1,000,000であるため、幸いなことに、これは非常にまれな反応です。
いくつかの情報源は、スティーブンス・ジョンソン症候群を中毒性表皮壊死症(またはライエル症候群、特定のタイプの多形性紅斑)の限定された変種と見なしており、スティーブンス・ジョンソン症候群と同様ですが、より広範囲で重度の症状を特徴としています。
スティーブンス・ジョンソン症候群と中毒性表皮壊死症:違いは何ですか?
スティーブンス・ジョンソン症候群と中毒性表皮壊死症の症状の写真は互いに非常に似ています。どちらも皮膚の破壊とその後の落屑を特徴としますが、この記事の症候群の対象は限られた体の領域(体表面全体の10%未満)に影響を及ぼします。中毒性表皮壊死症では、皮膚のより広い領域(体表面の30%以上)に影響を及ぼします。
一方、皮膚表面の15%から30%の関与は、スティーブンス・ジョンソン症候群と中毒性表皮壊死症の重複と見なされます。
(例えば、コトリモキサゾールおよびスルファサラジンなど);その他の原因
スティーブンス・ジョンソン症候群の発症の原因となる他の考えられる原因は次のとおりです。
- ウイルス性または細菌性の感染症(特に、 マイコプラズマ 肺炎);
- いくつかの種類のワクチンの投与;
- 移植片対宿主病(またはGVHD)。
スティーブンス・ジョンソン症候群を発症するリスクのある人は誰ですか?
スティーブンス・ジョンソン症候群を発症するリスクはより大きくなります:
- HIV陽性およびAIDS患者では;
- 免疫系に障害のある患者(例えば、薬物による);
- によって引き起こされる感染症の患者では ニューモシスチス・ジロベシイ;
- 全身性エリテマトーデスの患者では;
- 慢性リウマチ性疾患に苦しむ患者では;
- スティーブンス・ジョンソン症候群の既往歴のある患者。
最後に、スティーブンス・ジョンソン症候群の発症に対する特定の遺伝的素因の存在の仮説も進められました。
;
この段階で、多くの患者はまた、原因不明の灼熱感および/または皮膚の痛みを経験する可能性があります。
スティーブンス・ジョンソン症候群が投薬によって引き起こされた場合、上記の前駆症状は治療開始後1〜3週間以内に現れますが、以下に説明する皮膚および粘膜の症状は、同じ開始から4〜6週間後に現れます。
皮膚や粘膜に影響を与える症状
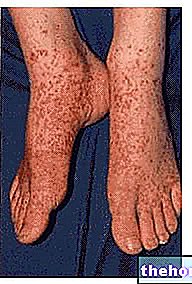
前述の前駆症状の発症後、皮膚や粘膜に影響を与える症状が発生します。それらは「一般に顔、首、胴体から始まり、その後体の残りの部分に広がる平らで赤い発疹で始まります。スティーブンス・ジョンソン症候群の特定の症例では、この発疹は表面の10%未満に影響を及ぼします。肉体。
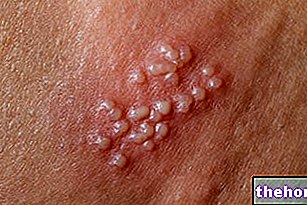
発疹の出現に続いて、1〜3日以内に剥離する傾向のある水疱が形成されます。水疱は、生殖器、手、足にも現れる可能性があります。粘膜(たとえば、口、喉、等)そして気道、尿路などの内部上皮を含むことさえあります。目はまた一般に水疱や痂皮の形成によって影響を受けます:それらは腫れ、赤くそして痛みを伴います。
著しい皮膚の剥離に加えて、爪や脱毛にも遭遇する可能性があります。
明らかに、そのような状態では、患者は「同様に目立つ腫れ」に関連するかなりの痛みを感じます。さらに、水疱が形成される領域と落屑が発生する領域によっては、患者は呼吸困難、排尿困難、あなたの維持の困難を発症する可能性があります目を開けて、飲み込んだり、話したり、食べたり、飲んだりするのが困難です。
スティーブンス・ジョンソン症候群の合併症
スティーブンス・ジョンソン症候群の合併症は、主に壊死とそれに続く皮膚や粘膜の剥離が原因で発生します。皮膚によって通常行使されるバリア機能の欠如は、実際、遭遇する可能性があります:
- 電解質と液体の大規模な損失;
- 敗血症につながる可能性のあるさまざまな種類の感染症(細菌、ウイルス、真菌など)の収縮。
別の深刻な合併症は、さまざまな臓器に影響を与える機能不全(多臓器不全)の「発症」にあります。
これは頻繁に行われる手順ではありませんが、組織学的検査をもたらす皮膚。
残念ながら、症候群がまだ初期段階にあり、前駆症状を示している場合、早期診断が常に可能であるとは限りません。実際、これらの症状はかなり非特異的であるため、「誤った評価」が発生する可能性があり、その結果、患者の倦怠感の本当の原因を特定するのが遅れます。
スティーブンス・ジョンソン症候群と混同してはならない病気は何ですか?
スティーブンス・ジョンソン症候群によって誘発される症状と症状は、皮膚や粘膜が関与する他の疾患によって誘発されるものと類似している可能性がありますが、混同しないでください。より詳細には、鑑別診断は以下に関連して配置する必要があります。
- デル「多形性紅斑マイナーおよびメジャー;
- 必要に応じて、中毒性表皮壊死症またはライエル症候群の;
- 毒素性ショック症候群;
- 剥離性皮膚炎の;
- 天疱瘡。
症候群の原因が薬の服用である場合は、薬による治療を直ちに中止する必要があります。
残念ながら、症候群の進行を止めようとするために投与できるいくつかの薬がありますが、スティーブンス・ジョンソン症候群の本当の治療法はありません。いずれにせよ、問題の症候群のために入院した患者は、適切な支持的治療を受けなければなりません。
支持療法
患者の生存を確保するには、支持療法が不可欠です。後者の条件により異なる場合があります。
- 失われた水分と電解質は非経口的に投与する必要があります。皮膚や口、喉などの粘膜に病変が報告されているために患者が独立して栄養を提供できない場合も、同じことが栄養にも当てはまります。
- 眼が関与している患者は、症候群によって引き起こされる損傷を予防するか、少なくとも制限するために、専門家の診察を受け、的を絞った治療を受ける必要があります。
- スティーブンス・ジョンソン症候群に典型的な皮膚病変は、毎日治療し、火傷と同じ方法で治療する必要があります。
- 二次感染の存在下では、後者の治療を進め、引き金となる病原体に対する適切な治療法を確立する必要があります(たとえば、抗生物質を使用して-問題の症候群を誘発することが知られていない場合-抗真菌薬、など)。
スティーブンス・ジョンソン症候群の期間を短縮する薬
スティーブンス・ジョンソン症候群を止めようとするか、いずれにせよその期間を短縮しようとすると、次のような薬物の使用に頼ることができます。
- T細胞の作用を阻害するために投与されるシクロスポリン。
- 免疫系の作用を弱めるために全身使用するためのコルチコステロイドですが、同時に痛みを和らげるのに役立ちます。
- 高用量のIV免疫グロブリン(IgEV);早期に投与。それらは抗体の活性を阻止し、FAS受容体リガンドの作用を遮断するはずです。
しかし、これらの薬の使用は医師の間で異なる意見の対象です。
実際、コルチコステロイドの使用は死亡率の増加と相関しており、感染症の発症を助長したり、敗血症の可能性を隠したりする可能性があります。そのような薬は目の病変を改善するのにいくらかの有効性を示しましたが。
同様に、IgEVの投与により良好な初期結果を得ることができますが、臨床試験および遡及的分析によれば、得られた最終結果は矛盾しています。実際、これらの実験と分析から、IgEVは効果がないだけでなく、死亡率の増加につながる可能性があることが明らかになりました。
その他の治療法
場合によっては、スティーブンス・ジョンソン症候群の引き金となる可能性のある薬物や抗体の反応性代謝物の残留物を除去するために、血漿交換を行うこともできます。
いずれにせよ、各患者に最適な治療法は、その状態に基づいて、またスティーブンス・ジョンソン症候群が診断された段階に基づいて、医師によって確立されます。