PRK(光屈折角膜切除術)は、角膜の形状を恒久的に変化させて、近視、遠視、乱視を軽減または解消する手術です。手順は、エキシマレーザーの使用を伴うという点でレーシック(レーザー支援のその場角膜曲率形成術)手術に似ています。
略してレーシック
レーシック手術(レーザー支援角膜曲率形成術)は、マイクロケラトームまたはフェムト秒レーザーを使用して、角膜組織のフラップを機械的に作成する混合技術です。このフラップを持ち上げて下にある角膜層を露出させ、その後エキシマレーザーで処理します(紫外線領域に光のパルスを生成します)。手術の最後に、角膜フラップは所定の位置に再配置され、自然に治癒します。 。、治癒過程の間。
それは外科的に矯正され、網膜に光をよりよく集中させることができ、はるかに鮮明な視力を提供します。
光屈折角膜切除術(PRK)中に、レーザーは、眼の前部、上皮のすぐ下にある角膜実質から組織の小さな断片を切除(すなわち気化)によって除去します。レーシック技術とは異なり、外科医は組織のフラップを作成する必要はありませんが、目的の効果を達成するために眼の前面に直接レーザーを当てることができます。 PRKは、角膜が薄い患者や特定の角膜異常がある患者に最適です。マイクロケラトームの使用は最善の選択ではない場合があります。
レーシック
Laser Epithelial Keratomileusis(LASEK、LASer Epithelial Keratomileusis)は、PRKと同様の手順ですが、角膜上皮を除去するためにアルコールを使用する必要があります。次に、レーザーを使用して角膜の形状を変更します。数日後、除去された細胞の表層は自然に成長します。
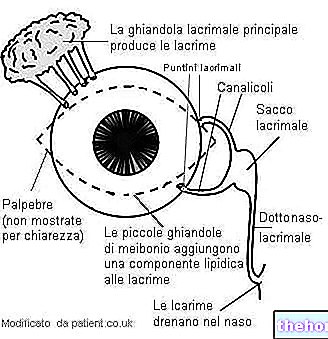
。目の前面の形状は角膜トポグラファーと呼ばれる機器でマッピングされ、角膜の厚さは厚さ計で測定されます
PKRの前
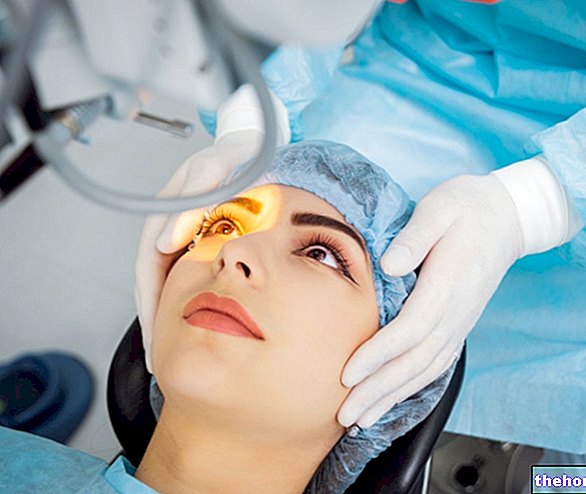
手術当日、患者の目に数滴を点眼します。局所抗生物質は感染の可能性を防ぎ、麻酔薬は角膜表面をわずかに麻痺させます。被験者が瞬きするのを防ぐために、まぶたの間にスペキュラムを静かに置きます。 、その後、患者は参照光を見るように求められます。切除の前に、外科医は角膜(角膜上皮)を覆う最も外側の組織の薄い層を取り除きます。角膜の外科的リモデリング後、この上皮は3〜5日以内に完全に再生します。

手術中
近視、遠視、および/または乱視を矯正するために、外科医は、予備的な眼の検査後に行われた計算に基づいてプログラムされたエキシマレーザーを使用します。したがって、レーザー手術は、角膜上に事前に確立された座標で、わずか数十億分の1秒続く光線を送信することにより、正確な方法で屈折欠陥を修正する可能性を提供します。この技術はまた、監視システムを使用して、患者の目の位置を1秒間に60〜4000回追跡し、目の動きを効果的に追跡してパルスを正確にリダイレクトできるようにします。最新のレーザーツールのほとんどは、視軸を自動的に中央に配置します。目が動き、元の位置に戻ると再開します。手順には約5〜10分かかりますが、必要な修正の複雑さによって異なる場合があります。ほとんどの人はPRK中に痛みを感じませんが、患者は目の周りにわずかな圧力を感じるかもしれません。
回復
手術が終了すると、医師は点眼薬を点眼して、患者の目をより快適にし、保護することができます。さらに、特別なソフトコンタクトレンズを配置して、最初の治癒段階を促進することができます。 PRK後の最初の3〜4日この期間中、患者は刺激、目の異物感覚、光に対する過敏症、場合によっては痛みを経験する可能性があります。治癒過程は手術後数ヶ月続きますが、不快感は数日以内に徐々に治まる傾向があり、患者は視力の顕著な改善を経験する可能性があります。PRKは一度に片方の目で実行できます。片方の目を必要とする活動。良好な両眼手術間の術後の回復中、および特に長期の治癒期間中、視力が停止する可能性があります
処方箋と薬
術後の回復を促進するために、医師の詳細な指示に特別な注意を払う必要があります。眼科医は、個々の術後のニーズに基づいて治療計画をカスタマイズしますが、一般的に抗炎症点眼薬と局所抗生物質が処方されます。乾燥した目の影響を制限するために、最大1年後に人工涙液が必要になる場合があります。手順または長期的には。
PRKの最も一般的な合併症です。より進行した症例では、夜の休息中に角膜上皮が上眼瞼に付着するため、再発性のびらんが発生する可能性があります。多くの患者は、特に治療直後の夕方の運転中に、羞明、光またはまぶしさのハローの知覚を経験します。これらの結果が深刻になることはめったにありません。安定期には他の視力の変化が起こることもありますが、ほとんどの場合、これらの影響は手術後6か月以内に治まります。まれに、角膜壁が過度に薄くなると、表面の形状が不安定になることがあります。眼(拡張症)。
重度の視力喪失は非常にまれですが、一部の患者は、完全な視力を回復するために、さらなる外科的矯正またはハードコンタクトレンズが必要になる場合があります。
PRKの考えられる合併症には次のものがあります。
- ドライアイ
- 痛み;
- グレア、ハロー、または発光異常;
- 眼の感度;
- 光に対する感度の向上。
- 屈折異常の過小(より一般的)または過大(よりまれな)矯正;
- 近視の再発;
- 傷跡;
- 感染;
- 暗い場所での視力の低下。
潜在的なPRK候補者は、いくつかの基本的な基準を満たす必要があります。
- 18歳以上;
- 安定した屈折異常(昨年は目立った変化はありません);
- -1.00から-12.00の範囲の近視ジオプター;
- レーシック手術に適さない角膜の異常;
- 瞳孔サイズ> 6 mm;
- 中等度から重度のドライアイ、目の不規則性、白内障、アレルギー、変性疾患、自己免疫疾患の欠如。
いくつかの既存の状態は、治療を複雑にしたり、妨げたりする可能性があります。
- 血管膠原病(例えば、角膜の潰瘍を引き起こす可能性があります);
- 眼疾患(例:ドライアイ、円錐角膜または緑内障);
- 全身性疾患(例:糖尿病、関節リウマチなど);
- ステロイドによる副作用;
- タイプII顆粒角膜ジストロフィー。
PRKはレーシック技術ほど使用されていない手順ですが、後者が最良の選択ではない場合でも適用されます。
レーシックとPRKの違い
どちらの手順でも、エキシマレーザーを使用して角膜の形状を変更し、屈折欠陥を修正します。 PRKの間、レーザーは角膜の表面に直接作用することによって角膜を再形成するために使用されますが、レーシック技術では、角膜組織のフラップを作成して持ち上げた後に適用されます。レーシック手術は最も一般的な手術であり、一般的に中程度および高度の視覚障害に使用されますが、軽度の形態でも有効です。ただし、外科医の指導と判断に従って、より良い結果が得られる可能性のある介入を決定することが重要です。
次の表は、PRKとレーシックの眼科手術の主な違いを示しています。
近視
遠視
乱視
<= -12.00
<= 5,00
<= -4.00
<= -14.00
<= 5,00
<= -5.00