ますます、新聞やテレビで、私たちは大人と子供の間で太りすぎになっていること、そして相対的な肥満について読んだり話したりしています。
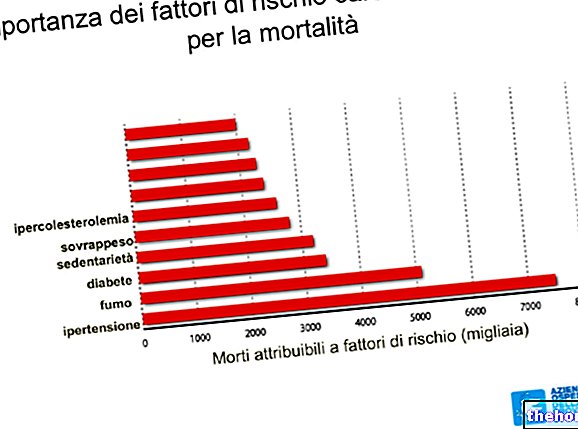
この全体像を完成させるために、冠状動脈疾患の危険因子の結果としての増加は指数関数的に増加しています。
ただし、正しい診断を行う方法、特に結果が心血管系有害事象(CVD)の可能性に対して陽性であった場合の対処方法については、それほど頻繁には話しません。
薬物療法や手術を超えて、ガイドラインは完全に不十分で表面的なものです。
食事療法と運動の処方は、急性および慢性の障害と戦うために利用できる唯一の真に鋭い武器ですが、イタリアでは、今日まで、恐ろしい科学的および文化的な後進性があります。
アメリカでは状況が異なります。
「明らかな矛盾-実際、世界をリードする診断および治療プログラムに直面して肥満と心血管疾患が蔓延している-国であるにもかかわらず、政府は研究と実験に私たちに比例して多額の投資をしています。
AACVPR(米国心臓血管および肺リハビリテーション協会)、AHA(米国心臓協会)、および「ACSM(米国スポーツ医学会)は、CVDおよび肥満。
これらの有機体によると、患者との最初のアプローチは根本的に重要な瞬間です。
既往歴を完了し、心臓または代謝の病理に関連する危険因子の層別化を徹底的に実行し、すべての臨床検査を参照する必要があります。その後、臨床診断テストの評価と解釈を実行できます。
しかし、実際の例を使用して、これらの理論的概念を実際の次元に戻してみましょう。
忍耐強い:
に)
性別:女性
そしてty:48歳
民族性:白人
家族歴:早発閉経-52歳での父親の突然死
喫煙者:5か月間停止しました
圧力:141/95
総コレステロール:195mg /日
LDLコレステロール:125 mg / dl
HDLコレステロール:33 mg / dl
空腹時血糖:116mg / dl
トリグリセリド:280mg / dl
SGOT:20u / L
SGPT:12u / L
尿素窒素:15mg / dl
ヘマトクリット値(%):41
クレアチニン:1.0 mg / dl
総鉄:100ug / dl
ボディマス指数:26.0 kg / m2
ウエスト周り:86cm
座りがちな生活:患者は約3年間身体的に活動していない
障害:起座呼吸および発作性夜間呼吸困難-足首の浮腫
以前の病気:代謝または他の病気はありません
NS)
ストレステストに対する相対的または絶対的な禁忌:なし
最大下診断テスト:適応されたシングルステージAåstrand-Ryhmingプロトコルを使用して動く歩道で実施
変力性/変時性機能不全:不在
STセグメントの不均一性:存在しない
不整脈:不在
狭心症:不在
運動低下/高血圧:不在
運動失調または失神:不在
チアノーゼまたは蒼白:不在
けいれん、呼吸困難、跛行:不在
痛み:不在
計算された最大酸素摂取量:6.7 MET
一見、患者は比較的健康に見えます。血液化学検査、既往歴、最近の障害、および最大下の診断検査から、好ましくないイベントの可能性の証拠はありませんが、そうではないことがわかったデータをより注意深く見ると、 。
前述の有機体の兆候によると、実際、患者はアテローム冠状動脈および/または代謝性疾患の発症の6つの危険因子を示し、訴えられた障害は可能性のあるCVDの症状を表し、彼女のVO2maxは本当に多すぎます。低い、これは不十分な機能的能力を示しています。
患者は、中程度のリスクの層別化でレベルBクラスに分類されます。
治療には、最大6か月以内のライフスタイルの変更、身体活動の処方、および危険因子を少なくとも2に減らすための食事療法が含まれ、薬物療法は行われません。
激しい運動の場合-> 70%HRmaxまたは> 60%Vo2 max-医療従事者(医師または看護師)の存在が必要ですが、中程度の強度の運動の実行には必要ありません-<65%HRmaxまたは<55%Vo2 max -。
患者/クライアントは、週に3回以下、一度に35〜40分以内のトレーニングを受け、全身の水分と除脂肪体重の進行状況を常に監視し、トレーニングを検査結果に適合させます。体組成の。
身体運動は、最初のウォームアップ、1RMの40〜55%の強度のフリーウェイトによる多関節運動、高速ウォーキングおよび/または可変の45〜65%の強度のトレッドミルでのランニングに分けられます。 HRmaxを傾斜させ、30〜40%HRmaxでカーペットを冷却します。
少なくとも最初の3〜4週間は、筋持久力やランニング強度の増加は見込まれません。その後の筋持久力の増加は、少なくとも最初の3か月間は、トレーニング負荷ではなく、繰り返しとシリーズの増加に伴って発生します。
ウォームアップフェーズとクールダウンフェーズには特に注意が払われています。
「運動後」は、必要に応じて拡張され、厳密には「連鎖」します。
四半期ごとのフォローアップ。
最大下ストレステストの実行には、医療関係者の監督は必要ありません。アメリカでは、イタリアでは、代わりに最大テストが必要です。
主治医の支援を受けた食事療法は、主要栄養素の比率を次のように分けて、1日5食のプロトコルで設定されます:60%炭水化物、20%タンパク質、20%脂質。
カロリー摂取量は、1日の総代謝量、つまり患者の除脂肪体重の割合に基づいて推定されます。したがって、毎月のフォローアップとともに、体組成の分析が必要です。
上記の診断と治療の例は、例外ではなく実践であるべきです。
さらに、人々の健康を守るためには、医師と運動臨床医の協力が不可欠です。
今日まで、イタリアでは、これが起こらないとは考えられません!
要約すると、残念ながら代謝性疾患と心臓病は増加しており、これらの疾患の診断と治療には、必要に応じて薬物療法と組み合わせた運動と食事療法の処方が絶対に不可欠です。
参考文献:
-スティーブグラス博士:「HFI®-ES®ワークショップ-ケーススタディ」、アメリカスポーツ医学会2005
-G.M.ポンティエリ:「病理学および一般的な生理病理学」、PICCIN
-Richardson et al。:「心血管疾患リスクグループ全体の身体活動と死亡率」、
2004年11月-スポーツと運動の医学と科学®、MSSE®、アメリカスポーツ医学会の公式ジャーナル
-さまざまな著者:「フィットネス-完全ガイド」、I.S.S.A。 Ed.Club Leonardo
-L.Pescatello、Barry A.Franklin et al。: "Exercise and Hypertension"、2004-Med。 Sci。SportsExerc。、ACSM
「心臓病と代謝障害」に関する他の記事
- 虚血性心疾患-虚血性心疾患の治療薬
- 虚血性心疾患
- 要するに冠状動脈性心臓病
- 虚血性心疾患:病態生理学