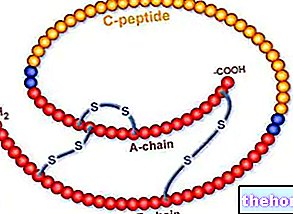
1920年代に治療に使用され始めて以来、インスリンは糖尿病を致命的な病気から管理しやすい状態に徐々に変化させてきました。当初は、感作やアレルギー反応の重要なリスクを伴うウシとブタの形態が使用されていましたが、1980年代から、ヒトインスリンと同一の非常に純粋なインスリンが広がり始めました。このタンパク質物質は、遺伝子組み換え細菌株によって生成され、ヒトインスリンを合成する能力を与えます。製薬技術のさらなる洗練のおかげで、今日、糖尿病患者はさまざまな種類のインスリンを利用できます:超高速類似体(インスリンリスプロおよびアスパルト)、高速(または通常)、半低速、NpH、低速、超薄型、およびさまざまなプレミックス以前のものの組み合わせ。すべて、細菌によって生成されたヒトインスリンのタンパク質構造のいくつかの部分の「単純な」変更のおかげです。さまざまな種類のインスリンの特徴は、基本的に3つです。
- 潜時(投与と低血糖治療効果の開始との間の間隔);
- ピーク時間(投与と最大血糖降下作用の間の間隔);
- 作用の持続時間(投与と血糖降下作用の消失の間の間隔)。


詳細情報:インスリンベースの薬物に特化したサイトの記事の完全なリスト
超高速インスリン
超高速類似体(インスリンリスプロとアスパルト)は、注射後10〜15分で作用し、30〜60分でピークに達し、約4時間持続します。これらの特性により、食事との併用摂取に理想的であり、糖尿病患者が直面することができます。彼の通常のライフスタイルの突然の予期しない変化。
急速なインスリン
急速な(または正常な)インスリンの潜時は30分で、2〜4時間でピークに達し、4〜8時間後に治まります。食事の前に、食物摂取に続く高血糖を制御し、血糖値が高くなりすぎたときに血糖値をすばやく下げるために使用されます。
セミスローインスリン
セミスローインスリンは1〜2時間後に作用し、2〜5時間以内に作用がピークに達し、8〜12時間で不活性になります。前のものと同様に、それは食後の高血糖を制御するために使用され、しばしば遅いインスリンと関連しています。
NpHインスリン
インスリンNpH(中性プロタミンHagedorn)には、その作用を遅くする物質(プロタミン)が含まれています。このようにして、潜時は2〜4時間に達し、ピークは注射後6〜8時間に発生し、全体の持続時間は12〜15時間に達します。通常、1日2回の注射で、十分な血糖コントロールが可能になります。
遅いインスリン
亜鉛を含む遅いインスリンは、Nphと非常によく似た特徴を持っています:1〜2時間の潜時、6〜12時間のピーク、18〜24時間の持続時間。前のものと同様に、理論的には満足のいく血糖コントロールが可能です。 1日2回の注射。
超低速インスリン
超低速インスリンは亜鉛を多く含み、その作用をさらに遅らせます。したがって、潜時は4〜6時間に上昇し、ピークは8〜15時間に上昇しますが、効果の消失は18〜24時間後に発生します。このため、1日1回の注射で十分であり、少量の急速なインスリンと関連付けられます(例:食事の前)。
インスリングラルギン
インスリングラルギンと呼ばれる超低速のヒトインスリンの類似体もあります。これは4〜6時間の潜伏期間があり、24時間以上持続し、ピークがないことを特徴としています(言い換えると、その活性は一部の患者では、この製品を1日1回注射することで、良好な血糖コントロールが達成されます。
既製のインスリンブレンド
事前に構成された混合物(最も一般的なのはNpH:70:30または50:50の比率の正常)の平均潜時は30分、ピーク時間は製剤によって異なり、最大18- 24時間。それらを使用すると、インスリン療法を可能な限りカスタマイズできます。
どのインスリンとどのくらいのインスリンを使用しますか?
糖尿病患者の場合、インスリンの治療量は、年齢、体重、動き、膵臓B細胞の残存機能活性、日中に吸収される食物の量などのさまざまな要因によって異なります。

純粋に指標として、個人の体重と同じ数の1日あたりのインスリン単位を使用する必要があります。このパラメーター、およびさまざまなインスリン製剤の組み合わせは、医師が推奨する治療法の選択によって異なります。インスリンの生理学的傾向「基礎」レベル(肝臓によるグルコースの生成を調節する機能を持っている)と食事中のピークを特徴とする健康な人(画像をクリックすると拡大します)。このパターンは、速効型インスリン(食事時の血糖値の上昇を管理し、各食事の直前に注射する)と遅効性インスリン(空腹時のブドウ糖産生を管理する)を組み合わせることで大まかに再現されます。インスリンを注射する方法(注射が行われる方法も良好な血糖コントロールのために重要です)を学び、緊急事態に対処し、計画を尊重し、1日に数回血糖値を監視し、変化に注意する必要がある患者、低血糖/高血糖の症状または行動習慣の変化を医師に報告する。
インスリンポンプ
使い捨ての注射器とプリロードされたペン(針だけを交換することでより多くの注射を実行できる)は、いわゆるインスリンポンプによってサポートされるようになりました。これらのデバイスは、接続されたカテーテルを介して、24時間薬物の皮下注入を可能にします。制御されたインスリンリザーバーへ。コンピューターから(基礎分泌用)および「ボーラス注入」(炭水化物が豊富な食事中の大量のインスリンまたは予期しない高血糖のエピソード)のために患者自身から。











-cloruro.jpg)