センチネルリンパ節技術と腋窩リンパ節の外科的切除
手術中、放射性トレーサーは常に腫瘍塊の周囲に注入され、「センチネルリンパ節」(LS)を特定します。これは、腫瘍部位からリンパ液(つまり老廃物)を収集する最初のリンパ節です。放射性色素で汚れた場合は、それを取り除き、顕微鏡で分析して、内部にがん細胞があるかどうかを確認します。
センチネルリンパ節の評価は、解剖学的に言えば、その後に続く脇の下の他の局所リンパ節の状態を正確に予測することができます。したがって、センチネルリンパ節に腫瘍細胞がない場合は、リンパ節の転移性病変に実際に影響を受けている患者(30〜40%のケース)。
したがって、乳房に焦点を当てた手術の次に、腋窩リンパ節の除去もあります。これは、治癒だけでなく、病気の広がりを制御するのにも役立ちます。実際、腋窩リンパ節への浸潤は、乳がんの治癒の有無を予測する要因となります。したがって、これらのリンパ節の切除は重要な役割を果たし、浸潤がんのほとんどの患者では根治的でなければなりません。センチネルリンパ節が転移性であることが判明しているinsituまたは浸潤型のように、浸潤の可能性が最小限である浸潤がんの例。最近、腫瘍型でも腋窩リンパ節の切除を中止することが提案されています。 1センチメートル未満で悪性度が低い。
実際、リンパ節の除去は、腫瘍疾患の拡大に対する障壁として機能するために体によって正確に開発された重要な防御ツールを患者から奪うことを考慮する必要があります。
放射線療法
症例の40%でのみ、新生物は一次結節に限定されますが、60%では、乳房の他の近くの部位にも、insituまたは浸潤性の腫瘍の病巣があります。これらの病変を発見する確率は、原発腫瘍の近くでより高く、それからの距離が増すにつれて次第に減少します。これは、治療の不可欠な部分である浸潤癌のすべての患者における保存的介入後の放射線療法の実行の基礎を形成します。この規則の可能な例外は、小径で非侵襲性の腫瘍と不在の高齢患者によって表されます。乳がん細胞のより多くの病巣他の場合では、禁忌または放射線療法を実施することができない場合、乳房全摘術が最初の選択の治療であるべきです。
代わりに、根治的乳房切除術後の放射線療法は、4を超える腋窩リンパ節の数が関与している患者や、非常に広範囲の腫瘍病変がある患者など、再発のリスクが高い患者に適応されます。
化学療法
全体として、化学療法の使用に関連する再発と死亡のリスクの減少は、それぞれ23.8%と15.2%であり、腫瘍が影響を与えるかどうかとは無関係ですが、まだ閉経していない女性の方がすでに閉経している女性よりも大きくなりますリンパ節かどうか。
ホルモン療法
詳細情報:乳がん治療薬
一部の種類の乳がんは、エストロゲンに敏感な細胞で構成されています。これらの腫瘍の存在下で、5年間の治療後、再発と死亡のリスクの減少はそれぞれ47%と26%であることが見られました。
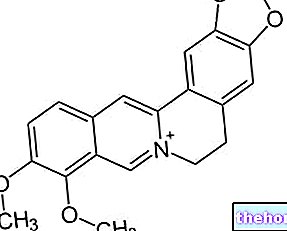
現在、管理されています タモキシフェン 治療の延長は追加の利益を提供しないように思われるので、5年間。また、対側乳がんの発生率を低下させ、骨粗鬆症や心血管疾患を予防するようです。この治療法の副作用は、子宮内膜がんと血栓塞栓症を発症するリスクの増加です。
ファローアップ
臨床検査と定期的なマンモグラフィは、現在、乳がん手術を受けた患者のフォローアップのために処方される唯一の検査です。
「乳がん:放射線療法、化学療法、ホルモン療法」に関するその他の記事
- 乳がん:症状と外科的治療
- 乳癌
- 非浸潤性乳管がん-非浸潤性小葉がん
- 乳がんの危険因子
- 乳がんと妊娠
- 乳がん-乳がん治療薬





.jpg)